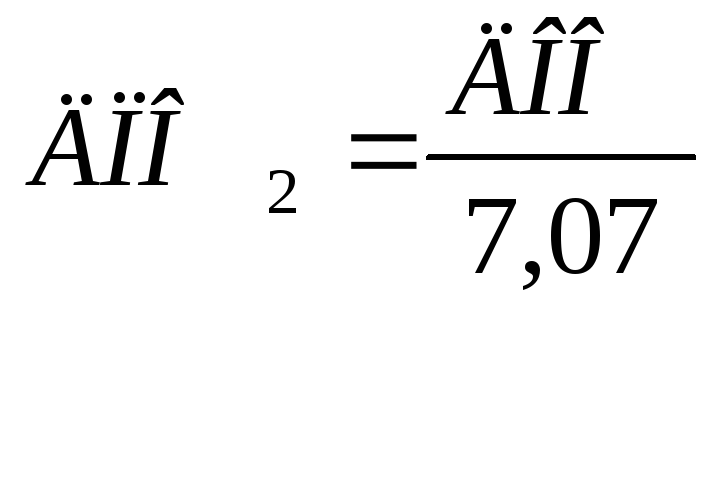Расшифровка спирограммы
Спирограмма
представляет собой запись дыхательных
движений (рис. 3.42).,
записанных на спирографе. Зная масштаб
шкалы спирографа и скорость движения
ленты, можно определить основные легочные
объемы (ДО, РОвд., РОвыд., ЖЕЛ), показатели
легочной вентиляции (МОД, МВЛ, РД),
показатели бронхиальной проходимости
(ФЖЕЛ, ОФВ1, тест Тиффно), а по уровню
наклона спирографической кривой можно
определить показатели легочного
газообмена (ПО2, КИО2). Масштаб шкалы
спирографа: 1 мм соответствует 20 мл (для
спирографов типа «СГ-1М», «СГ-2М»); 1 мм
соответствует 40 мл (для спирографов
типа «Метатест-2»). При этом скорость
протяжки ленты 50 мм/мин.
Скорость движения
ленты для расчета по кривой ФЖЕЛ: 600
мм/мин (1 см =1 сек) — для спирографов типа
«СГ-2М», «СГ-1М»; 1200 мм/мин (2 см =1 сек) —
для спирографов типа «Метатест-2».
Приведение показателей к стандартным условиям
При оценке
фактических величин легочных объемов
следует учесть, что объем газа зависит
от атмосферного давления, температуры
среды и насыщения водяными парами.
Поэтому измеренные величины объемов
приводят к альвеолярным условиям, т. е.
условиям пребывания газа в организме
(система ВТРS-от английского Вody,
Temperature, Pressure, Soft): к температуре 37,0 °С,
барометрическому давлению 760 мм рт. ст.
и 100% насыщения водяными парами. Для
изучения газообмена (ПО2) полученные
объемы газов приводят к так называемым
стандартным условиям (система STPD — от
английского Standard, Temperature, Pressure, Dry): к
температуре 0°С, давлению 760 мм рт. ст. и
отсутствию водяных паров. С целью
приведения полученных результатов к
стандартным условиям пользуются
поправочными коэффициентами по таблице.
Понятие о должных величинах
Результаты
исследования выражают в абсолютных
величинах и в процентах от должных
величин. Абсолютные показатели легочной
вентиляции не имеют строгих констант.
В большинстве своем они не только
определяются патологией легких и
бронхов, но зависят также от физической
тренировки, конституции, пола, возраста,
роста и массы тела человека. Поэтому
полученные данные оцениваются по
сравнению с т. н. должными величинами,
учитывающими все эти данные и являющимися
нормой для исследуемого лица. Должные
величины высчитываются по формулам и
номограммам, в основе которых лежит
определение должного основного обмена.
Так как у здоровых в зависимости от ряда
причин (усталость, состояние нервной
системы и пр.) могут отмечаться отклонения
от должных величин в пределах 15-20%, то
патологическими могут считаться
отклонения от должных величин более
чем на 15-20%. Расчет должных величин
производится с помощью специальных
таблиц.
Порядок расшифровки
спирограммы (рис. 3.42).
-
Определение
частоты дыханияпроизводится по
числу дыхательных циклов, записанных
за одну минуту, что соответствует
отрезку спирограммы 50 мм по горизонтали.
В норме у взрослого здорового человека
число дыхательных движений составляет
16-20 в 1 мин. ЧД зависит от пола, возраста,
профессии, положения тела во время
исследования. Физиологическое учащение
дыхания наблюдается при физической
нагрузке, эмоциональном возбуждении,
после обильного приема пищи.
-
Учащение частоты
дыхания при патологических состояния
наблюдается:
-
при уменьшении
дыхательной поверхности легких:
воспаление легких, туберкулез, спадение
(ателектаз) легкого вследствие его
сдавления извне жидкостью или газом,
пневмосклероз, фиброз, тромбоэмболия
легочной артерии, отек легких; -
при недостаточной
глубине дыхания: затруднение сокращения
межреберных мышц или диафрагмы при
возникновении резких болей (сухой
плеврит, острый миозит, межреберная
невралгия, перелом ребер, развитие в
ребрах метастазов опухоли); резкое
повышение внутрибрюшного давления и
высокое стояние диафрагмы (асцит,
метеоризм, поздние сроки беременности,
истерия).
Патологическое
урежение дыхания наблюдается при
угнетении дыхательного центра и
понижении его возбудимости (опухоли
мозга, менингиты, кровоизлияние в мозг,
отек головного мозга); при воздействии
на дыхательный центр токсических
продуктов вследствие значительного
накопления их в крови (уремия, печеночная
кома, диабетическая кома, некоторые
инфекционные заболевания); при
обструктивных процессах (бронхиальная
астма, хронический обструктивный
бронхит, эмфизема легких).
-
Определение
дыхательного объема— объема
вдыхаемого или выдыхаемого воздуха
при каждом нормальном дыхательном
цикле. Определяют высоту дыхательной
волны в миллиметрах и умножают на
масштаб шкалы спирографа (20 или 40 мл в
зависимости от типа спирографа). В норме
дыхательный объем равен 300—900 мл (в
среднем 500 мл).
-
Уменьшение
дыхательного объема, как правило,
сочетается с увеличением частоты
дыхания, а увеличение дыхательного
объема (ДО), как правило, с уменьшением
частоты дыхания (причины смотри выше).
Однако иногда может наблюдаться
одновременное уменьшение дыхательного
объема и частоты дыхания (редкое
поверхностное дыхание) при резком
угнетении дыхательного центра,
выраженной эмфиземе легких, резком
сужении голосовой щели или трахеи,
или одновременное увеличение
дыхательного объема и увеличение
частоты дыхания при высокой лихорадке,
резко выраженной анемии.
-
Определение
минутного объема дыхания— количества
вентилируемого воздуха за 1 мин. Минутный
объем дыхания (МОД) определяется
умножением дыхательного объема на
частоту дыхания:
Если дыхательные
волны неодинаковые, то минутный объем
дыхания определяется суммированием
дыхательного объема за одну минуту. В
норме минутный объем дыхания колеблется
в пределах 4—10 литров (в среднем 5 литров).
Минутный объем дыхания является мерой
легочной вентиляции, но не абсолютным
показателем эффективности альвеолярной
вентиляции; зависит от дыхательного
объема, частоты дыхания и величины
мертвого пространства. При одном и том
же минутном объеме дыхания альвеолярная
вентиляция может быть различной: частое
и поверхностное дыхание менее рационально,
так как значительная часть вдыхаемого
воздуха вентилирует только мертвое
пространство, не попадая в альвеолы,
при этом эффективная альвеолярная
вентиляция снижается. При тех же
показателях минутного объема дыхания,
но при медленном и глубоком дыхании,
эффективная альвеолярная вентиляция
значительно выше. Таким образом,
практическое значение приобретает
определение минутного объема дыхания,
частоты и глубины дыхания и сопоставление
этих показателей между собой и в динамике.
Определение должной
величины минутного объема дыхания
(ДМОД) осуществляется по формуле А.Г.
Дембо.
В основу расчета
положен должный основной обмен (ДОО),
который находят по таблице Гарриса и
Бенедикта. Сначала рассчитывают должное
поглощение кислорода (ДПО2) по
формуле:
Коэффициент 7,07
представляет собой произведение
теплового эквивалента 1 л кислорода,
равного 4,9, на число минут в сутки — 1440
и деленного на 1000.
В нормальных
условиях из каждого литра вентилируемого
воздуха поглощается 40 мл кислорода.
минутный объем дыхания зависит от
ухудшения использования вентилируемого
воздуха, затруднения нормальной
вентиляции, нарушения процессов диффузии
газов, потребности организма в О2,
от интенсивности процессов обмена.
-
минутный объем
дыхания увеличиваетсяпри:
-
повышении
потребности организма в кислороде (I
и IIстепень легочной и
сердечной недостаточности); -
повышении обменных
процессов (тиреотоксикоз); -
некоторых
поражениях центральной нервной
системы.
минутный объем
дыхания уменьшается при:
-
тяжелой III степени
легочной или сердечной недостаточности
вследствие истощения компенсаторных
возможностей организма; -
снижении обменных
процессов (микседема); -
при угнетении
дыхательного центра.
-
Определение
резервного объема вдоха (РОвд)—
максимального объема воздуха, который
может вдохнуть человек после обычного
вдоха. Измеряется высота зубца
максимального вдоха (в мм) от уровня
спокойного дыхания и умножается па
масштаб шкалы спирографа. В норме РОвд
равен 1500—2000 мл. РОвд= 45—55% ЖЕЛ. Большого
практического значения величина РОвд
не имеет, так как у здоровых лиц она
подвержена значительным колебаниям.
РОвд снижается при уменьшении дыхательной
поверхности легких и при наличии причин,
мешающих максимальному расправлению
легких. -
Определение
резервного объема выдоха (РОвыд)—
максимального объема воздуха, которое
можно выдохнуть после спокойного
выдоха. Измеряется величина зубца
максимального выдоха (в мм) от уровня
спокойного выдоха и умножается на
масштаб шкалы спирографа. В норме РОвыд
равен 1000—1500 мл. РОвыд составляет
примерно 25—35% ЖЕЛ. В силу значительной
вариабельности этот показатель большого
практического значения не имеет.
Значительное снижение РОвыд наблюдается
при обструктивных процессах (эмфиземе
легких, бронхиальной астме, хроническом
обструктивном бронхите). При стенотическом
дыхании доля РОвыд в ЖЕЛ увеличивается. -
Определение
жизненной емкости легких (ЖЕЛ)
— максимального количества
воздуха, которое можно выдохнуть после
максимального вдоха. ЖЕЛ представляет
собой сумму дыхательного объема,
резервного объема вдоха и резервного
объема выдоха.
При определении
жизненной емкости легких по спирограмме
измеряется расстояние от вершины
инспираторного колена (максимального
вдоха) до вершины экспираторного колена
(максимального выдоха) в миллиметрах и
умножается па масштаб шкалы спирографа.
В норме жизненная емкость легких
колеблется от 3000 до 5000 мл. Величина ее
зависит от возраста (до 35 лет она растет,
затем постепенно снижается), пола (у
женщин показатели жизненной емкости
легких ниже, чем у мужчин), роста, массы
тела, положения тела. Для правильной
оценки результатов необходимо определить
отношение фактической жизненной емкости
легких к должной (ДЖЕЛ). Для определения
должной жизненной емкости легких
пользуются формулами:
(для
мужчин);
(для
женщин);
где Р — рост, В —
возраст.
Отклонение ЖЕЛ от
ДЖЕЛ не должно превышать 15%.
Поэтому практическое значение имеет
снижение ЖЕЛ ниже 85% должной.
Жизненная
емкость легких снижается при:
патологических
состояниях, препятствующих максимальному
расправлению легких (экссудативный
плеврит, пневмоторакс) ;
уменьшении площади
функционирующей легочной паренхимы,
что связано с изменениями в самой
легочной ткани (туберкулез легких,
пневмония, пневмофиброз, абсцесс легкого,
ателектаз и пр.);
обеднении
эластического каркаса легких (эмфизема);
внелегочной
патологии: процессы, ограничивающие
расправление грудной клетки (кифосколиоз,
болезнь Бехтерева), ограничение
подвижности диафрагмы, повышение
внутрибрюшного давления (асцит, метеоризм
и др.);
заболеваниях
сердечно-сосудистой системы при наличии
застойных явлений в малом круге
кровообращения;
резкой общей
слабости;
нарушении
функционального состояния нервной
системы.
Диагностическое
значение жизненной емкости легких при
однократном исследовании нельзя считать
достаточным, однако, в комплексном
исследовании ФВД этот показатель очень
важен как для расчетов и сравнения с
другими величинами, так и для оценки
степени, типа дыхательной недостаточности
(ДН).
-
Определение
форсированной жизненной емкости легких(ФЖЕЛ) — объема воздуха, который может
быть выдохнут после максимального
вдоха с максимально возможной скоростью.
Этот показатель характеризует
бронхиальную проходимость, эластические
свойства легких, функциональные
возможности дыхательных мышц. Запись
производится на максимальной скорости
протяжки ленты (600 мм/мин или 1200 мм/мин).
Кривая форсированной
жизненной емкости легких состоит из
двух частей. Первая часть, которая
регистрируется с самого начала выдоха,
характеризуется быстрым прямолинейным
ходом и соответствует максимальной и
постоянной скорости выдоха. Затем
скорость выдоха замедляется, кривая
становится менее крутой и приобретает
криволинейный ход. Прямолинейный ход
кривой форсированной жизненной емкости
легких обусловлен выдохом за счет
эластичности легочной ткани. Криволинейная
жизненная емкость легких соответствует
увеличивающемуся усилию мышц выдоха.
Определение ФЖЕЛ
осуществляется измерением высоты кривой
от верхней до самой глубокой ее части
(в мм) с последующим умножением на масштаб
шкалы спирографа. В норме ФЖЕЛ на 8—11%
(на 100—300 мл) меньше ЖЕЛ, в основном за
счет увеличения сопротивления току
воздуха в мелких бронхах. При нарушении
бронхиальной проходимости и повышении
сопротивления току воздуха разница
возрастает до 1500 мл и более. Это наблюдается
при бронхиальной астме, хроническом
обструктивном бронхите, эмфиземе легких.
-
Определение
объема форсированного выдоха в 1 сек
(ОФВ1)—объем воздуха, который
исследуемый может выдохнуть за первую
секунду максимально форсированного
выдоха. Для определения этого показателя
на спирограмме ФЖЕЛ от нулевой отметки,
соответствующей началу выдоха,
откладывают отрезок, равный 1 секунде
(1 см при скорости протяжки ленты 600
мм/мин или 2 см при скорости лентопротяжного
механизма 1200 мм/мин). Из конца этого
отрезка опускается перпендикуляр до
места пересечения с кривой ФЖЕЛ, измеряют
высоту перпендикуляра в мм и
умножают на масштаб шкалы спирографа,
В норме ОФВ1колеблется от 1,4 до 4,2 л/сек. Для более
правильной оценки результатов определяется
отношение фактического ОФВ1к
должной ОФВ1(ДОФВ1). Для
расчета ДОФВ1используются формулы:
(для
мужчин);
(для
женщин).
Практическое
значение приобретает снижение ОФВ1ниже 80% ДОФВ1.
ОФВ1является
основным критерием, на основании которого
можно говорить о хронической бронхиальной
обструкции. Обладая высокой
воспроизводимостью при правильном
выполнении маневра, этот показатель
позволяет зарегистрировать наличие у
пациента обструкции и в дальнейшем
мониторировать состояние бронхиальной
проходимости и ее вариабельность.
Бронхиальная обструкция считается
хронической, если она регистрируется
не менее 3 раз в год, несмотря на проводимую
терапию
-
Определение
теста Вотчала-Тиффно. Этот показатель
представляет относительную односекундную
емкость, процентное отношение объема
форсированного выдоха за 1 сек к жизненной
емкости легких.
В норме тест Тиффно
в среднем составляет 70—90%. Снижение
теста Тиффно ниже 70% считается
патологическим. Проба Тиффно имеет
большое значение в выявлении обструктивных
процессов в легких и резко снижается
при бронхиальной астме, хроническом
обструктивном бронхите и эмфиземе
легких.
Для выявления роли
бронхоспазма в возникновении дыхательной
недостаточности и снижения указанных
показателей используют фармакологические
пробы с бронхолитическими средствами.
В настоящее время наиболее широкое
распространение получили пробы с
ингаляционными бронходилататорами
(сальбутамол, беротек, атровент, беродуал).
ФЖЕЛ записывается до и после введения
бронхолитических препаратов. При наличии
явлений бронхоспазма после введения
бронхолитических препаратов, односекундная
емкость возрастает. Проба с бронхолитиками
позволяет оценить является ли данная
обструкция бронхов преимущественно
обратимой или необратимой.
Основным критерием
обратимости бронхиальной обструкции
является прирост ОФВ1на 15% и более
после бронходилатационной пробы.
-
Определение
максимальной вентиляции легких (МВЛ)—это максимальное количество
воздуха, которое может быть провентилировано
в течение минуты (предел дыхания,
максимальная дыхательная емкость,
максимальный минутный объем).
Характеризует
функциональную способность аппарата
внешнего дыхания.
Определение
максимальной вентиляции легких:
-
подсчитывают
частоту дыхания при максимальной
вентиляции легких за 15 сек, умножают
эту величину на 4 и таким образом
определяют частоту дыхания при
максимальной вентиляции легких за 1
мин (ЧДМВЛ); -
определяют
дыхательный объем при максимальной
вентиляции легких (ДОМВЛ). Для этого
измеряют величину дыхательного цикла
в миллиметрах и умножают на масштаб
шкалы спирографа;
В норме МВЛ находится
в пределах 50—180 л в 1 минуту. Величина
ее зависит от пола, возраста, роста
исследуемого, положения тела. Для
правильной оценки полученных результатов
необходимо приведение фактической МВЛ
к должной. Для расчета пользуются
формулами:
(для
мужчин);
(для
женщин).
Практическое
значение имеет снижение максимальной
вентиляции легких ниже 75% от должной.
Максимальная вентиляция легких зависит
от мышечной силы, растяжимости легких
и грудной клетки, от сопротивления
воздушному потоку. Уменьшение ее
наблюдается при процессах, сопровождающихся
снижением растяжимости легких и
нарушением бронхиальной проводимости.
МВЛ снижается при различных заболеваниях
легких и сердечной недостаточности.
Снижение ее нарастает по мере
прогрессирования легочной или сердечной
недостаточности. Максимальная вентиляция
легких — показатель, тонко реагирующий
на состояние нервной системы.
-
Определение
резерва дыхания (РД). Резерв дыхания
показывает, насколько пациент может
увеличить вентиляцию.
Резерв дыхания в
% от должной максимальной вентиляции
легких — один из ценных показателей
функционального состояния аппарата
внешнего дыхания. В норме резерв дыхания
составляет 70—80 литров и превышает
минутный объем дыхания не менее, чем в
15—20 раз. РД=85—95% МВЛ.
Резерв дыхания
уменьшается при дыхательной и сердечной
недостаточности до 60-55% и ниже.
-
Определение
показателей газообмена
Поглощение
кислорода (ПО2)— количество поглощаемого
кислорода из вентилируемого воздуха
за 1 минуту; на спирограмме определяется
по уровню наклона спирограммы (за счет
уменьшения газа под колоколом по мере
его поглощения запись спирограммы
становится наклонной). Расчет производится
на начальном участке спирограммы.
Строится треугольник, гипотенуза
которого соответствует наклону
спирограммы. Катет по горизонтали
соответствует интервалу времени, равному
1 минуте (50 мм). Высота катета по вертикали
измеряется в мм и умножается на масштаб
шкалы спирографа (20 и 40 мл). В норме
поглощение кислорода составляет 160—300
мл/мин.
На определении
поглощения кислорода основана оценка
основного обмена. Показатель поглощения
кислорода характеризует уровень
основного обмена и ни в какой степени
не отражает состояние аппарата вентиляции.
Поглощения кислорода увеличивается
при повышении окислительных процессов.
Количество газообмена в покое может
обеспечиваться вплоть до значительной
степени нарушения внешнего дыхания.
Коэффициент
использования кислорода (КИО2)—
количество миллилитров кислорода,
поглощаемого из 1 литра вентилируемого
воздуха.
В норме коэффициент
использования кислорода равен 25—60 мл
(в среднем 40 мл). Коэффициент использования
кислорода в значительной степени
дублирует минутный объем дыхания в % от
должного минутного объема дыхания.
Увеличение коэффициента использования
кислорода является показателем хорошего
использования вентилируемого воздуха.
Снижение коэффициента использования
кислорода может свидетельствовать
об ухудшении легочной вентиляции,
уменьшении эффективности легочной
вентиляции, нарушении процессов диффузии.
Наблюдается снижение коэффициента
использования кислорода при заболеваниях
легких и при недостаточности кровообращения.
Однако следует помнить, что при тяжелых
степенях недостаточности функции
внешнего дыхания минутный объем дыхания
начинает уменьшаться, так как компенсаторные
механизмы истощаются, а газообмен в
покое продолжает обеспечиваться за
счет включения добавочных механизмов
кровообращения, крови (полицитемия) и
др.
На показатели
газообмена отрицательное влияние
оказывает эмоциональный фактор. Поэтому
коэффициент использования кислорода
и минутный объем дыхания надо сопоставлять
с клиническим течением заболевания.
Заключение о
состоянии функции внешнего дыханиядается на основании определения типа
дыхательной недостаточности (табл.
3.13) и степени дыхательной недостаточности
(табл. 3.14).
Таблица 3.13
Типы
дыхательной недостаточности по данным
спирографии
|
Типы недостаточности |
Изменения |
Спирографические |
|
Рестриктивный |
1. 2. 3. |
(рис. |
|
Обструктивный |
1. 2. 3. |
(рис.3.44) |
|
Смешанный |
Все |
(рис. |
Таблица 3.14.
Определение
степени дыхательной недостаточности
(по спирограмме)
|
Показатели |
I |
II |
III |
|
ЧД |
до |
24—28 |
более |
|
ЖЕЛ |
до |
69—50 |
менее |
|
МВЛ |
до |
54—35 |
менее |
|
ОФВ1 |
до |
54—35 |
менее |
|
ОФВ1/ЖЕЛ |
до |
54—40 |
менее |
|
МОД |
до |
150—200 |
свыше |
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
22.07.2019130.56 Кб2С1.doc
- #
- #
Спирография — это функциональная диагностика лёгких, которая показывает их состояние и позволяет оценить эффективность работы на момент исследования. Проводится процедура с разными лекарственными препаратами в условиях больницы и является безболезненной для пациента.
Что такое спирография и для чего нужна?
Спирография — это способ исследования лёгких у взрослых и детей путём измерения их объёма и скорости движения воздуха на автоматизированных аппаратах. Процедура эта проводится без хирургического вмешательства и госпитализации пациента.
Возможности спирографа позволяют подтвердить бронхиальную астму и хроническую обструктивную болезнь лёгких (ХОБЛ). Важное значение оказывает диагностика на купирование бронхоспазма с последующим определением обратимости состояния.
Показания к проведению
В медицине рекомендовано делать спирографию в таких ситуациях:
- диагностика бронхолегочных заболеваний;
- необходимость оценки степени дыхательной недостаточности;
- дифференциальная диагностика лёгочной и сердечной недостаточностей;
- подозрение на гиперреактивность бронхов;
- начальные признаки заболевания лёгких у работников, контактирующих на службе с вредными веществами;
- синдром Гудпасчера;
- склеродермия;
- длительное курение;
- частые бронхиты;
- ощущение нехватки воздуха;
- аллергии или заболевания дыхательной системы у родственников.
Обследование должно проводиться в следующих случаях:
- кашель более 3–4 недель после перенесённых ОРВИ или бронхита;
- одышка с чувством дискомфорта в области груди (заложенность);
- свистящее или сипящее дыхание;
- проблематичность сделать вдох или выдох полной грудью.
С помощью данных спирографии можно откорректировать малоэффективное лечение бронхиальной астмы у взрослых или детей.
Видео о том, что из себя представляет спирографическое обследование и с какой целью его проводят. Взято с канала Olena Kuznietsova.
Противопоказания
Препятствиями для спирографического диагностирования являются:
- возраст до 4 лет;
- эпилепсия;
- лёгочное кровотечение;
- тяжёлые психические заболевания;
- перенесённый инсульт или инфаркт;
- прогрессирующая стенокардия;
- токсикоз;
- нарушение сознания;
- травмы в области челюсти;
- миастения (мышечная слабость);
- повышенная температура тела и/или сильный кашель во время обследования;
- вторая половина беременности;
- недостаточность кровообращения 3 стадии;
- острые инфекции;
- повышение артериального давления в процессе диагностики;
- бронхоскопия, сделанная в течение 3 дней до спирографии.
Плюсы и минусы
Преимуществами спирографии являются:
- точность получаемых данных;
- быстрота проведения диагностики.
Современное оборудование может зарегистрировать нарушение ФВД на начальной стадии и позволяет сделать вывод о целесообразности получаемой пациентом терапии.
Минусами этого обследования считаются:
- возрастные ограничения;
- дискомфорт во время диагностики;
- необходимость подготовки;
- наличие противопоказаний.
Методы исследования
Спирография может проводиться различными методиками:
- определение минутного объёма дыхания (МОД);
- тест на определение форсированной жизненной ёмкости лёгких (ФЖЕЛ);
- тестирование на максимальную произвольную вентиляцию лёгких (МВЛ);
- бронходилатационные пробы.
Спирометры бывают открытого и закрытого типа. В первом случае пациент вдыхает обычный воздух из окружающего его пространства, во втором — кислород из специальной ёмкости. Во время закрытой диагностики на плетизмографе человек находится в кабине.
Определение минутного объёма дыхания
С помощью аппарата происходит регистрация 6 дыхательных циклов, на основе которых (из средней величины) определяется объем воздуха в лёгких. Фиксируется ритм дыхания и его глубина, которые должны соответствовать нормам согласно пола и возраста пациента. Происходит оценка частоты дыхания человека в покое, на основе которой рассчитывается МОД.
Тест ФЖЕЛ
Процедура вызывает дискомфорт у пациентов с железодефицитной анемией и лиц пожилого возраста из-за высокой вероятности недержания мочи. Это связано с техникой проведения, в основе которой лежит трёхкратное (и более) количество циклов с максимальными вдохами и резкими выдохами. Продолжительность такой процедуры во многом зависит от поведения пациента во время спирографии. Спинограф фиксирует все попытки вдоха-выдоха, определяя некорректные, связанные, например, с приступом кашля. Это позволяет пройти процедуру заново, но удлиняет её во времени.
Тест МВЛ
В основе диагностики с помощью этого теста лежит частота дыхания пациента в течение 12 секунд, что вызывает риск ухудшения состояния при некоторых заболеваниях. Особенно это актуально для больных с обструкцией лёгких и ВСД. Поэтому МВЛ часто рассчитывется без прямых измерений по формуле: МВЛ = ОФВ1 × 35. ОФВ1 — это объем форсированного воздуха в течение первой секунды.
Лекарственные средства (бронходилатационные пробы)
БД-диагностирование предполагает введение медицинских препаратов с сальбутамолом и ипратропиумом бромида, дозы которых врач подбирает индивидуально. Исследование происходит до ингаляции и через 15–30 минут после. Главная цель процедуры — выявить обратимость лёгочной обструкции.
Спирография с бронхолитиком
Исследование основано на расширении бронхов препаратами с бронхолитиком в составе. Это важно при диагностировании скрытых спазмов в лёгких.
В качестве препаратов с бронхолитическим эффектом могут применяться такие:
- Вентолин;
- Сальбутамол;
- Беродуал.
Экспертно-провокационный тест с метахолином
Метахолин, попадая в лёгкие через верхние дыхательные пути, помогает выявить такие патологии:
- астма;
- гиперреактивность;
- предстоящий лёгочный спазм.
Как подготовиться к спирографии?
Начинать готовиться к проведению исследования нужно за сутки до начала процедуры, отменив приём медицинских препаратов (после согласования с лечащим врачом):
- с бронхорасширяющим действием;
- ингибиторов АПФ (Эналаприн, Каптоприл);
- бетаадреноблокаторов (атенол, бисопрол);
- сосудосуживающих капель для носа.
Подготовка к спирографии за 2 часа до начала обследования включает отказ от кофе и сигарет. Последние 30 минут пациент должен провести без физических и эмоциональных нагрузок.
Дополнительно подготовиться к проведению исследования можно так:
- Надеть свободную одежду.
- Полежать полчаса.
- Измерить рост и вес.
- Вымыть голову накануне (при необходимости).
- Избегать средств для укладки волос.
Можно ли есть перед процедурой?
Последний приём пищи должен быть не позже, чем за 1,5 часа до старта диагностирования. Желательно проводить исследование утром натощак, если это невозможно — воздержаться от тяжёлой пищи и крепкого чёрного чая. Дети не должны быть голодными. Приём алкогольных напитков запрещается за 24 часа до спирографии.
Как проводится исследование?
Алгоритм проведения спирографии выглядит так:
- Занимается удобное положение сидя.
- На нос накладывается специальный зажим, чтобы не происходило утечки воздуха.
- Врач вносит в систему физические параметры человека.
- Производится запись привычного ритма дыхания.
- Пациент дышит согласно инструкции врача (глубина и частота вдоха зависят от цели исследования) в специальный мундштук.
Больным с вентральными грыжами проходить процедуру необходимо в бандаже для дозирования нагрузки на систему дыхания во время проведения процедуры.
Приёмы проведения спирографии
Компьютерная спирография измеряет дыхание в следующих состояниях:
- спокойное;
- форсированное;
- частое и глубокое.
Обычное дыхание в спокойном режиме
Паттерн дыхание — соотношение глубины и частоты вдохов-выдохов человека в спокойном состоянии. Диагностика должна происходить в привычном для пациента ритме. Ее проводят в течение 60 секунд, во время которых спирограф записывает и рассчитывает МОД и ЧД.
Форсированный выдох
Суть этого метода заключается в определённой последовательности циклов дыхания. Вначале делается максимально возможный для человека вдох. За ним следует резкий выдох воздуха. Эти манипуляции производятся с интервалом в 5–10 минут. Во время процедуры важно строго выполнять инструкции, преждевременный вдох или неполный выдох искажают результаты.
Частое и максимальное глубокое дыхание (10–15 сек)
При записи обследования взрослый человек выполняет подряд глубокие вдохи. Маленьким пациентам нужно провести аналогию со свечой, которую необходимо быстро потушить. Средняя продолжительность процедуры — 12 секунд, во время которых важно следить за самочувствием пациента. Возможно развитие гипервентиляции лёгких.
Фотогалерея
На фото микропроцессорный спирограф Параметры исследования Закрытая диагностика На фото — процесс спирографии
Расшифровка результатов
Для интерпретации результатов исследования необходимо воспользоваться:
- полученной спирограммой;
- общепринятыми формулами;
- таблицей с показателями нормы и отклонений.
Таблица с нормальными показателями спирографии
Норма и уровень отклонений могут позволять оценивать степень патологии:
| Показатель, % должной нормы | Норма | Условная норма | Отклонения умеренные | Отклонения значительные | Отклонения резкие |
| ЖЕЛ | >90 | 90–85 | 84–70 | 69–50 | |
| МВЛ | >85 | 85–75 | 74–55 | 54–35 | |
| ОФВ1 | >85 | 85–75 | 74–55 | 54–35 | |
| ОФВ1/ЖЕЛ | >70 | 70–65 | 64–55 | 54–40 | |
| МВЛ/ЖЕЛ | >22 | 28–30
22–20 |
31–33
19–16 |
34–40
15–10 |
>40 |
| ОЕЛ (общая ёмкость лёгких) | >90 | 110–115
90–85 |
116–125
84–75 |
126–140
74–60 |
>140 |
| ООЛ (общий объем лёгких) | 125–140 | 141–175 | 176–225 | >225 | |
| ООЛ/ОЕЛ | +5 | +5–+8 | +9–+15 | +16–+25 | ≥+25 |
Частота дыхания (ЧД)
Частота дыхания — это количество действий «вдох-выдох» в течение 1 минуты, которые фиксируются на горизонтальной линии спирограммы. Норма для взрослого человека составляет 16–20 дыхательных движений.
На ЧД влияют такие факторы:
- положение тела;
- эмоциональное возбуждение;
- пища.
Патологическое учащение ЧД с уменьшением дыхательной поверхности лёгких может наблюдаться при следующих патологиях:
- воспаление лёгких;
- туберкулёз;
- ателектаз лёгкого;
- фиброз;
- тромбоэмболия артерии;
- отёк лёгких.
Недостаточная глубина дыхания с учащением свидетельствуют о следующем:
- сухой плеврит;
- острый миозит;
- межрёберная невралгия;
- метастазы в лёгких;
- повышение внутрибрюшного давления во время беременности или асцита;
- истерия;
- перелом рёбер.
Функция дыхательной системы урежается при следующих патологиях:
- мозговая опухоль;
- менингит;
- отёк головного мозга или кровоизлияние.
Дыхательный объем (ДО)
Расчёт ДО происходит путём умножения высоты волны дыхания на 20 или 40 (масштаб спирографа). В норме определяемые показатели должны попасть в интервал, равный 300–900 мл.
Диагностические данные могут иметь следующую картину:
- снижение ДО на фоне увеличения ЧД;
- увеличение ДО с урежением ЧД.
Одновременное снижение этих показателей может свидетельствовать о следующих нарушениях в организме человека:
- эмфизема легких;
- резкое сужение трахеи;
- угнетение центрального дыхания.
Увеличение ДО на фоне учащенного ЧД говорит об анемии или высокой температуре тела пациента.
Минутный объем дыхания (МОД)
Для расчета минутного объема дыхания используется формула: МОД = ДО × ЧД. Получаемая величина в норме составляет 4–10 л и помогает оценить эффективность вентиляции альвеол.
Во время глубокого и поверхностного дыхания воздух по-разному заполняет легочное пространство и может не соприкасаться с альвеолами в случае частых вдохов. Поэтому целесообразно сопоставлять показатели, наблюдая их в динамике. Можно воспользоваться формулой Дембо, согласно которой вначале вычисляется показатель ДО. С этой целью в таблице Гарриса и Бенедикта подбирают должный объем и делят его на постоянную величину 7,07, а полученное значение — на 40.
Увеличение МОД наблюдается в таких случаях:
- Ι–ΙΙ степень легочной и/или сердечной недостаточности;
- тиреотоксикоз;
- поражения ЦНС.
Урежение минутного объема дыхания отмечается при следующих паталогиях:
- ΙΙΙ степень легочной и/или сердечной недостаточности;
- микседема;
- угнетение системы дыхания.
Жизненная емкость легких (ЖЕЛ)
ЖЕЛ — это максимальное для конкретного человека количество воздуха, которое можно вдохнуть и выдохнуть. Определяется оно по формуле: ЖЕЛ = ДО + РО(Вд) + РО(Выд), где РО(Вд) — это резерв вдоха, РО(Выд) — выдоха.
Измеряются эти показатели в спокойном состоянии с помощью таких формул:
- РО(Вд) = высота вдоха (мм) × масштаб шкалы спирографа. Нормальный показатель находится в пределах 1500–2000 мл и составляет 45–55% от ЖЕЛ.
- РО(Выд) = высота максимального выдоха (мм) × масштаб шкалы спирографа. Норма колеблется в пределах 1000–1500 мл и составляет 25–35% ЖЕЛ.
В норме ЖЕЛ должна находиться в пределах 3000–5000 мл и быть близка к должной ЖЕЛ. Получать ДЖЕЛ можно путем математических расчетов с учетом пола и возраста пациента.
Для этого применяются такие формулы:
- для мужчин — 0,052 × рост – 0,028 × вес;
- для женщин — 0,049 × рост – 0,019 × вес.
Разница ЖЕЛ и ДЖЕЛ не должна быть больше 15%.
Если показатель ЖЕЛ ниже нормы, врачи делают вывод о наличии следующих патологий:
- экссудативный плеврит;
- пневмоторакс;
- туберкулез;
- пневмония;
- пневмофиброз;
- ателектаз;
- абсцесс легкого;
- эмфизема;
- болезнь Бехтерева;
- кифосколиоз;
- асцид;
- метеоризм;
- заболевания сердечно-сосудистой системы;
- нарушения деятельности нервной системы;
- резкая общая слабость организма.
Форсированная жизненная емкость легких (ФЖЕЛ)
ФЖЕЛ представляет собой произведение максимального объема воздуха на вдохе и масштаба шкалы спирографа. В норме этот показатель на 100–300 мл ниже ЖЕЛ.
С помощью форсированной жизненной емкости легких можно получать характеристику и состояние:
- эластичности легких;
- бронхиальной проходимости;
- работоспособности мышц дыхания.
Если разница между ЖЕЛ и ФЖЕЛ превышает 1500 мл, это свидетельствует о наличии:
- эмфиземы;
- бронхиальной астмы;
- обструктивного бронхита.
Объем форсированного выдоха за 1 секунду (ОФВ1)
Для определения ОФВ1 на кривой, получаемой в процессе исследования нужно отложить в 1 (скорость ленты 600 мм/мин) или 2 см (1200 мм/мин). Из полученной точки необходимо провести прямую линию до момента ее пересечения с кривой ФЖЕЛ и измерить полученную длину (в мм). Затем высота умножается на масштаб шкалы спирографа.
В норме колебания ОФВ1 составляют 1,4–4,2 л/сек. Для оценки правильности диагностики полученный показатель необходимо сравнить с должным.
С этой целью применяются такие формулы:
- для мужчин — 0,036 × рост – 0,031 × вес;
- для женщин — 0,026 × рост – 0,028 × вес.
Отклонение показателя от нормы помогает выявить хроническую бронхиальную обструкцию и наблюдать ее динамику.
Индекс Тиффно (ИТ)
Тест Вотчало — Тиффно позволяет определить процентное соотношение ОФВ1 за 1 сек. ЖЕЛ. В норме показатель должен варьировать в пределах 70–90%.
Проба ИТ может быть снижена при таких состояниях:
- обструкция легких;
- бронхиальная астма;
- хронических обструктивный бронхит;
- эмфизема легкого.
Максимальная вентиляция легких (МВЛ)
МВЛ можно рассчитать так:
- Произвести расчет ЧД в течение 15 секунд и умножить на цифру 4. Полученная величина — это ЧДМВЛ (частота дыхания максимальной вентиляции легких).
- Измерить дыхательный цикл в мл и умножить на масштаб шкалы спирографа. Получается объем дыхания при максимальной вентиляции легких.
Норма максимальной вентиляции легких должна быть в пределах 50–180 л/мин. Уменьшение МВЛ наблюдается при сердечной и/или легочной недостаточности.
Показатель скорости движения воздуха (ПСДВ)
Для расчета этого показателя необходимо нарисовать треугольник, в котором гипотенуза равна наклону спирограммы. Горизонтальный катет соответствует временному интервалу в 1 мин. Высота вертикального катета измеряется в мм и умножается на масштаб спирографа. Поглощение кислорода в норме должно варьироваться в пределах 160–300 мм/мин.
Сколько стоит спирография?
Средняя стоимость процедуры:
| Наименование | Цена, руб |
| Спирография | 1200–1500 |
| Цена актуальная для трех регионов: Москва, Челябинск, Краснодар. |
Видео
О том, как формируется заключение по спирографическому исследованию. Взято с канала «ValentaECG».
Патология легких – одна из самых распространенных причин кашля и других характерных симптомов. Для диагностики нарушения функции указанных органов используются инструментальные методики. Спирография это процедура, позволяющая графически изобразить на экране или бумаге качество вентиляционной работы легких. С помощью указанного обследования можно точно выявить нарушение функции альвеол и оценить качество проводимой терапии.
Содержание
- 1 Что такое спирография?
- 2 Когда необходима спирография легких?
- 3 Как проводится подготовка к спирографии?
- 4 Методика проведения исследования
- 5 Как правильно расшифровать результаты?
- 5.1 ЧД — частота дыхания
- 5.2 ДО — дыхательный объем
- 5.3 МОД — минутный объем дыхания
- 5.4 ЖЕЛ — жизненная емкость легких
- 5.5 ФЖЕЛ — форсированная жизненная емкость легких
- 5.6 ИТ — индекс Тиффно
- 5.7 МВЛ — максимальная вентиляция легких
- 5.8 ПСДВ — показатель скорости движения воздуха
- 6 Ограничения к проведению
- 7 Оценка результатов процедуры и сравнение их с нормой
- 8 Спирография видео
- 9 Заключение
Что такое спирография?
Спирография – метод исследования функции легких. Особенностью процедуры остается изображение полученных результатов в виде кривой на экране компьютера с возможностью распечатки соответствующей картинки.
В процессе выполнения соответствующего обследования используются специализированные аппараты – спирографы.
Устройства бывают двух типов:
- с закрытым контуром;
- с открытым контуром.
Различие между спирографами основывается на контакте воздуха внутри аппарата с внешней газовой смесью, что происходит во время выдоха. В первом случае он отсутствует. Базовыми частями устройств являются мехи, трубка, фильтры для очистки воздуха от углекислого газа.
Важно! Технически работа спирографа базируется на регистрации изменений наполнения соответствующей емкости после выдоха больного. С помощью специального датчика регистрируется амплитуда колебаний мехов с выведением кривой на экран.
Спирография легких проводится для комплексной оценки функциональной активности респираторного тракта человека. Дополнительно обследование назначается для контроля эффективности лечения, во время профилактических осмотров.
Когда необходима спирография легких?
Соответствующее обследование широко применяется в пульмонологии для оценки состояния больных. Нет необходимости использовать методику у людей с сезонными простудными заболеваниями или кратковременным кашлем.
Ситуации, при которых применяется спирография:
- дискомфорт внутри грудной клетки, характеризующийся длительным течением;
- кашель, не поддающийся традиционному медикаментозному лечению на протяжении месяца и больше;
- часто рецидивирующий бронхит и пневмония;
- мониторинг качества лечения бронхиальной астмы;
- постоянный контакт с загрязненным воздухом (работа в шахте, заводе по производству химикатов);
- генетическая склонность к нарушениям работы респираторного тракта;
- длительный анамнез курения.
Спирография позволяет оценивать функцию легких. С помощью анализа конечных данных, получаемых после исследования, можно установить тип и выраженность дыхательной недостаточности (ДН).
Выделяют 3 варианта развития патологии:
- Обструктивный тип, вызванный чрезмерным спазмом дыхательных путей, что сопровождается затруднением выдоха. Бронхит в хронической форме течения – типичный представитель заболеваний с указанным вариантом ДН;
- Рестриктивный тип, вызванный нарушением функции альвеол. Последние теряют нормальную возможность к расширению, что ограничивает наполнение легких воздухом;
- Смешанный тип, объединяющий признаки двух вариантов, описанных выше.
На основе полученных результатов проводится подбор соответствующего лечения для влияния на конкретные звенья патологического процесса.
Как проводится подготовка к спирографии?
Как правильно подготовиться к спирографии? Процедура характеризуется простотой в исполнении и не требует от пациента особых предварительных мер.
Базовые аспекты:
- Осуществление диагностики натощак (перед процедурой нельзя кушать);
- Делать спирографию лучше всего утром после сна. Перед использованием аппарата нужно отдохнуть 20 минут для нормализации работы сердца и дыхательной системы;
- В день исследования нужно отказаться от кофе и сигарет;
- При использовании бронхолитиков или других медикаментов, влияющих на респираторный тракт, нужно отменить прием соответствующих препаратов за 24 часа до проведения спирографии. Указанные лекарства могут «обмануть» аппарат, что нивелирует информативность прохождения теста.
Подготовка к спирографии дополнительно включает четкое объяснение методики осуществления процедуры пациенту. В 90% случаев больной, который впервые проходит обследование, не может правильно выполнить все требования доктора. Для получения информативных результатов «дышать в трубку» нужно от трех до пяти раз с небольшими перерывами на отдых.
Методика проведения исследования
Как проводится спирография? После объяснения всех нюансов осуществления диагностической процедуры и двадцатиминутного отдыха пациента врач приступает к выполнению методики. Больного просят сесть ровно. Важно не наклонять голову, не сгибаться в туловище для предотвращения искажения результатов исследования.
Спирография – метод диагностики, который фиксирует и оценивает струю воздуха, выпускаемую через рот. Для достоверной оценки результатов больному нужно закрыть нос специальным зажимом. После того, как пациент подготовится, можно начинать диагностику.
Человек охватывает загубник для направления воздуха в соответствующую трубку. Доктор перед непосредственным выдохом контролирует плотность контакта рта с пластиком для предотвращения потери части газовой смеси с искажением конечного результата.
Врач дает указания пациенту о характере дыхания.
Чаще всего используются следующие приемы:
- Обычное дыхание в спокойном режиме. В течение 6-7 циклов компьютер фиксирует дыхательный объем (ДО) легких больного, высчитывает количество (кратность) движений грудной клетки за 1 минуту и другие параметры;
- Форсированный выдох. Предварительно пациент делает максимально глубокий вдох. Дальше в течение шести секунд больной должен быстро и под напором выталкивать воздух из легких в трубку. Указанная проба может частично видоизменяться при необходимости. Главное – выполнять указания врача;
- Частое и максимальное глубокое дыхание от десяти до пятнадцати секунд. Указанный прием может стать причиной головокружения и даже потери сознания. С осторожностью методика выполняется у детей и людей пожилого возраста.
Обработка цифровых данных осуществляется компьютером с формированием соответствующего графического изображения. После выполнения указанного выше алгоритма действий и регистрации конечных результатов методики доктор в письменном виде делает заключение, которое помогает установить окончательный диагноз и решить вопрос о лечении конкретного пациента.
Важно! Сколько стоит спирография? Провести соответствующую диагностику можно в государственной или частной клинике. В первом случае при наличии направления от врача пациенту услуга предоставляется бесплатно. В частных клиниках цена колеблется от 800 до 1200 рублей. Для выбора медучреждения можно воспользоваться отзывами с фото кабинетов функциональной диагностики, которые доступны в интернете.
Как правильно расшифровать результаты?
Расшифровка результатов спирографии – относительно простой процесс. Доктор использует специальные таблицы с указанием нормы того или иного показателя. Если значения сильно отличаются, тогда фиксируется определенная выраженность патологического процесса.
Ниже будут упомянуты основные цифровые показатели, используемые во время проведения спирографии.
ЧД — частота дыхания
Частота дыхания – это количество движений грудной клетки, которые сопровождаются газообменом в легких. Здоровый человек осуществляет 16-20 соответствующих циклов в минуту. У ребенка раннего возраста (до 3 лет) показатель может достигать отметки 30-35 движений.
ДО — дыхательный объем
Дыхательный объем – количество газовой смеси (воздух), которое проникает и выводится из легких за 1 спокойный цикл. В среднем показатель равен 500 мл. Допускаются колебания от 300 до 900 мл в зависимости от индивидуальных особенностей организма человека.
МОД — минутный объем дыхания
В конкретном случае речь идет о количестве газовой смеси, которая циркулирует по бронхолегочной системе за 1 минуту в спокойном режиме. Значения – 5-9 л.
ЖЕЛ — жизненная емкость легких
Показатель характеризует наибольшее количество воздуха, доступное для выдоха в спокойном режиме после самого глубокого вдоха. Показатель индивидуален и зависит от конституции, физических характеристик и тому подобное. Средний показатель для мужчин – 4,5-4,9 л, для женщин – 3,5-4,0 л.
ФЖЕЛ — форсированная жизненная емкость легких
Аналогичный предыдущему показатель, который отличается характером выдоха. Последний должен быть форсированным (максимально сильным). Средние значения – 3-7 л.
ОФВ1 — объем форсированного выдоха за 1 секунду
ОФВ1 – показатель, характеризующий количество воздуха, выдыхаемого за первую секунду. Методика выполнения аналогична, как при ФЖЕЛ.
ИТ — индекс Тиффно
Показатель, рассчитываемый в процентах и отображающий соотношение ОФВ1 к ФЖЕЛ.
МВЛ — максимальная вентиляция легких
Второе название – предел дыхания. Указанный показатель отражает вентиляционную функцию легких конкретного больного. Пациенту предлагается в течение четверти минуты дышать максимально глубоко. Полученный результат умножают на 4. Норма для здоровых людей – 70-120 литров на минуту. У астматиков и пациентов с дыхательной недостаточностью показатель снижается в зависимости от выраженности патологии.
ПСДВ — показатель скорости движения воздуха
Еще одно процентное соотношение, которое выражается в формуле МВЛ/ЖЕЛ.
Ограничения к проведению
Спирография – процедура, которая разрешена к проведению не всем больным.
Противопоказания:
- пневмоторакс – попадание воздуха в плевральную полость;
- острый инфаркт миокарда и/или инсульт;
- обострение бронхиальной астмы с выраженной обструкцией дыхательных путей;
- обильное кровохаркание;
- открытые формы туберкулеза;
- сепсис;
- риск прерывания беременности;
- серьезные психические расстройства;
- общее тяжелое состояние пациента.
В каждом случае врач оценивает возможность проведения спирографии у конкретного больного.
Оценка результатов процедуры и сравнение их с нормой
Расшифровать результаты процедуры врачу помогает таблица с нормальными показателями спирографии.
Проведение спирографии при бронхиальной астме, пневмонии, хроническом обструктивном заболевании легких и других патологиях будет сопровождаться снижением указанных показателей. В зависимости от характера проблемы и ее выраженности отличается подход к лечению пациента.
Спирография видео
Елена Холина — врач функциональной диагностики медицинского центра Медин, расскажет в видео, как с помощью спирографа можно определить на ранней стадии заболевания бронхов и легких.
Заключение
Спирография – информативный метод диагностики функции легких человека. Процедура широко используется в пульмонологии и обеспечивает надежную верификацию состояния дыхательной системы. Спирография – оптимальный способ контроля проводимого лечения респираторной патологии, который не требует особой подготовки.
Спирометрия или, в просторечье, функция дыхания, это инструментальная методика оценки качества дыхательной функции. Чаще всего спирография назначается пациентам уже имеющим заболевания легких, бронхолегочной системы: астму, ХОБЛ и прочие диагнозы. Но и при первичной диагностике патологических процессов нижних дыхательных путей спирометрия тоже играет огромную роль.
Задача спирографии — определить объем, а также скоростные характеристики дыхательной деятельности. Благодаря аппаратуре и отработанным технологиям обследования, врач получает возможность определить наличие и характер изменений в легких, бронхах. Зафиксировать обструктивные процессы или рестрикцию, изменение структуры легочной ткани.
- Показания к проведению спирометрии
- Нужна ли специальная подготовка
- Порядок проведения и варианты тестов
- Нормальные показатели
- Что можно выявить в результате спирометрии
- К какому врачу следует обратиться с результатами
Показания к проведению спирометрии
Среди оснований для проведения диагностической процедуры можно назвать:
- Систематическую одышку. Состояние, при котором повышается частота дыхательных движений. На фоне физической нагрузки или в состоянии покоя. Может указывать на заболевания бронхолегочной системы или сердца. Методика эффективна в обоих случаях.
- Травмы грудной клетки в анамнезе. Методика назначается сразу или через какое-то время после лечения. Чтобы оценить сохранность дыхательной функции.
- Чувство неполного вдоха, недостаточного количества кислорода. Может быть ложным, на фоне вегетативных, неврологических нарушений. Спирометрия позволяет выявить органическую патологию.
- Аллергические реакции с развитием приступов удушья в анамнезе. Чтобы показать, насколько стойкие нарушения имеют место
- Длительный кашель. Более месяца. Спирометрия позволяет констатировать факт поражения легких, бронхов. Но не поможет найти первичную причину расстройства.
- Курение. Особенно, если у человека приличный стаж пагубной зависимости.
- Высокую вероятность трахеита, бронхита, бронхиальной астмы или ХОБЛ. Спирометрия позволяет верифицировать факт, установить верный диагноз.
- Поражения сердечнососудистой системы, для которых типичны ишемические процессы.
Спирометрия используется и для диагностики, и для оценки динамики патологического процесса, качества проводимого лечения.
Нужна ли специальная подготовка
Серьезной подготовки к исследованию не требуется. Чтобы получить точные результаты достаточно:
- Накануне отказаться от спиртных напитков.
- В день исследования не заниматься спортом, интенсивными физическими нагрузками.
- Не пить кофе и крепкий чай, поскольку они могут повысить тонус сосудов, ускорить сердцебиение и вызвать искусственные нарушения дыхания.
- Также в день проведения диагностики не принимать алкоголь.
На саму процедуру рекомендуется приходить в легкой, свободной одежде. Чтобы ничего не мешало нормальному дыханию. Последний прием пищи должен быть за 6–8 часов до исследования. Опять же, чтобы не перегружать сердечнососудистую систему.
Порядок проведения и варианты тестов
Спирометрия — это инструментальный метод диагностики. Для проведения тестов используется специальный аппарат, который состоит из корпуса, гибкого шланга, а также датчика с загубником, который пациент помещает в рот.
Процедура проводится стоя или сидя (намного чаще). Исследование предполагает определенные паттерны тестирования. Наиболее часто функцию внешнего дыхания проверяют 4-я способами:
- Определение дыхательного объема. Пациент дышит в комфортном для него темпе и с привычной глубиной.
- Определение резерва выдоха. Человек делает нормальный вдох, после чего форсированно выдыхает воздух в трубку.
- Определение резерва вдоха. То же самое, только пациент делает быстрый сильный вдох, после чего нормальный выдох.
- Определение жизненной емкости легких. Проводится просто. Нормальный глубокий вдох и полный выдох.
На протяжении процедуры на носу пациента находится специальный зажим. Помимо стандартных тестов могут назначаться и другие:
- Определение форсированной жизненной емкости. Проводится с быстрым сильным вдохом и столь же стремительным выдохом.
- Оценка предельной вентиляции. Пациенту предлагают глубоко дышать на протяжении минуты.
При необходимости в рамках спирографии проводятся пробы с препаратами. С применением бронходилататоров, бронхолитиков. Это специализированные модификации способа, которые помогают в диагностике отдельных заболеваний бронхолегочной системы.
Нормальные показатели
Адекватные показатели представлены в таблице:
|
Показатель |
|
|
ОФВ1 |
85% и более |
|
ФЖЕЛ |
Не менее 85% |
|
ПОС |
От 80% |
|
ОФВ1/ЖЕЛ |
70+ |
|
МОС 75 |
М: 55–60% Ж: 50% |
|
МОС50 |
М: 60–65% Ж: 50–59% |
|
МОС25 |
Не меньше 80% |
|
ЖЕЛ |
90% и более |
|
МВЛ |
80% и более |
|
ОО |
1–1.5 л |
|
РОвд |
1.5–1.8 л |
Любые отклонения рассматриваются как признак возможной патологии.
Что можно выявить в результате спирометрии
С помощью методики можно выявить группу легочных, а также сердечнососудистых заболеваний:
- Бронхиальную астму. Хроническое заболевание аутоиммунного, аллергического или, чаще, смешанного происхождения, для которого типично развитие приступов удушья с резким ухудшением состояния. Изменения сохраняются даже между приступами. Хотя могут быть незаметны со стороны.
- ХОБЛ или хроническую обструктивную болезнь легких. Бич курильщиков, а также работников вредных предприятий.
- Дыхательную недостаточность любого происхождения и степени выраженности. Методика позволяет оценить характер и степень отклонения от нормы.
- Бронхиты любого происхождения, типа и степени запущенности.
- Сердечную недостаточность. Состояние, для которого типично нарушение сердечного выброса, хотя и не всегда. А также постепенное нарастание явлений ишемии всех тканей организма.
- Пороки сердца. В качестве метода косвенной оценки.
- Легочное сердце, кардиомиопатии и пр.
Спирометрия направлена на то, чтобы выявлять функциональные нарушения. А уже через них предполагать вероятные патологии, виновников непосредственного снижения дыхательной функции. Для постановки точного диагноза требуется динамическое наблюдение, а также применение других диагностических методик.
К какому врачу следует обратиться с результатами
При наличии результатов, в которых отражаются отклонения со стороны дыхательной деятельности, требуется консультация пульмонолога. Этот специалист занимается диагностикой и лечением заболеваний бронхолегочной системы. В рамках первичного обследования определить точную патологию может быть сложно или невозможно.
По потребности врач назначает иные мероприятия: рентген грудной клетки, эндоскопию и пр. Если на то есть необходимость.
Когда причины отклонения сердечнососудистые, нужно обращаться к кардиологу. Он профильный специалист. У врача этого направления возможностей для изучения предметной области больше. Так, активно применяются методики ЭХО, визуализации тканей сердца и сосудов, ЭКГ.
Помимо инструментальных тестов могут назначаться и лабораторные исследования: иммунологические тесты, чтобы выявить аутоиммунные воспаления и пр. Вопрос диагностики и комплексной расшифровки результатов лучше оставить врачам.
- 1 Что такое спирография
- 2 Показания к проведению спирографии
- 3 Особенности подготовки
- 4 Как проводится спирометрия
- 5 Расшифровка результатов
- 5.1 Частота дыхания
- 5.2 Дыхательный объем
- 5.3 Минутный объем дыхания
- 5.4 Жизненная емкость легких
- 5.5 Форсированная жизненная емкость легких
- 5.6 Объем форсированного выдоха за 1 секунду
- 5.7 Индекс Тиффно
- 5.8 Максимальная вентиляция легких
- 5.9 Показатели скорости движения воздуха
- 6 Противопоказания
Оценка функции внешнего дыхания играет большую роль в диагностике большого количества заболеваний легких и бронхов, позволяя обнаружить изменения еще до появления их первых признаков, определить динамику изменений при проведении лечения. С этой целью сегодня используются разные методы, но одним из наиболее информативных и при этом безопасных является спирография.
Что такое спирография
Спирография или спирометрия представляет собой диагностический метод исследования функции внешнего дыхания и является главным способом оценки функционального состояния легких и бронхов. Она широко применяется в пульмонологии и терапии, поскольку позволяет установить:
- объем вдыхаемого и выдыхаемого воздуха, что называют дыхательным объемом легких;
- какой предельный объем воздуха человек может спокойно выдохнуть при глубоком вдохе, т. е. жизненную емкость легких (ЖЕЛ);
- объем выдыхаемого воздуха при полном выдохе после выполнения максимально глубокого вдоха, что называют форсированной жизненной емкостью легких (ФЖЕЛ);
- объем остающегося в легких воздуха после спокойного выдоха (функциональную остаточную емкость) и после усиленного выдоха;
- общую емкость легких;
- объем форсированного выдоха за 1-ю секунду выдоха (ОФВ1) при предельно глубоком вдохе и форсированном выдохе;
- мгновенную, пиковую объемную скорость;
- минутный объем дыхания, т. е. количество поступающего в легкие воздуха за минуту;
- максимальную производительную вентиляцию легких (МВЛ) – полностью индивидуальный показатель, показывающий особенности дыхания в течение 1 минуты;
- частоту дыхания, т. е. количество совершаемых за минуту дыхательных движений.
Дополнительно определяется индекс Тиффно (ИТ), являющийся отношением ОФВ1/ФЖЕЛ.
Таким образом, спирография дает большое количество информации об особенностях функционирования органов дыхания конкретного больного, что позволяет не только обнаружить признаки патологических изменений, но и разработать наиболее эффективную тактику лечения. В результате удается обнаружить:
- нарушения проходимости дыхательных путей;
- степень тяжести течения имеющегося заболевания;
- признаки бронхиальной астмы и хронической обструктивной болезни легких (ХОБЛ);
- скрытый спазм бронхов;
- ряд заболеваний дыхательной, сердечно-сосудистой системы;
- нарушения, обусловленные некоторыми неврологическими заболеваниями.
Процедура может проводиться детям, начиная с 5-ти лет. Но в силу возраста она не всегда оказывается информативной, поскольку ребенку бывает сложно объяснить, что от него требуется, особенно при выполнении форсированного выдоха.
Экспертное Мнение Врача
В настоящее время многие беспокоятся о последствиях перенесенной коронавирусной инфекции: утомляемость, снижение работоспособности, осложнения в виде поражения легких. Чем скорее начата реабилитация – тем лучше будут результаты восстановления.
Пак Андрей ИгоревичВрач-невролог, мануальный терапевтСтаж: 3 года
Показания к проведению спирографии
Поскольку спирография является безопасным и достаточно простым в проведении диагностическим методом, ее широко используют в пульмонологии, а также в терапии при подозрении на наличие заболеваний пульмонологического профиля. А именно ее назначают при:
- длительном кашле, сохраняющемся более 3—4 недель, без видимых на то причин, в том числе после перенесения бронхита или ОРВИ;
- диагностировании заболеваний дыхательной системы другими методами;
- наличии ощущения давления и тяжести в грудной клетке, одышки;
- трудностях при вдохе/выдохе;
- нарушении газообменных процессов;
- слышимых свистах или хрипах во время вдоха;
- частых бронхитах, приступах одышки, затруднений дыхания;
- подозрении на наличие синдрома Гудпасчера, склеродермии.
Также провести спирографию рекомендуется всем, кто имеет большой стаж курения.
Выполнение спирографии показано и в профилактических целях. Поэтому ее вносят в перечень обязательных исследований, подлежащих выполнению при ежегодном профилактическом медицинском обследовании. Кроме того, ее назначают людям, работающим на вредных производствах, и детям при наличии у близких родственников хронических заболеваний органов дыхания, аллергических реакций, проявляющихся бронхоспазмом. Она же используется для внесения корректив в терапию бронхиальной астмы и ХОБЛ.
Особенности подготовки
Для получения максимально точных данных выполнение спирографии требует несложной подготовки. Так, следует воздержаться от употребления пищи за 6—8 часов до ее проведения, поэтому обычно исследование назначают на утро. Также перед процедурой не рекомендуется пить крепкий чай или кофе, курить. Накануне следует поужинать легким блюдами, отказаться от алкоголя и энергетиков. Допускается за час до исследования выпить стакан теплой воды. Кроме того, лучше отказаться от утренней зарядки, если таковая практикуется.
На спирографию стоит приходить в свободной, удобной одежде, которая не стесняет дыхания. Поэтому лучше не надевать галстук, тесное белье и т. д. Непосредственно процедура проводится примерно через 20 минут после того, как пациент пришел в клинику. Это время требуется для того, чтобы полностью нормализовалась работа дыхательной и сердечно-сосудистой системы после физической нагрузки.
По рекомендации лечащего врача перед спирографией стоит сделать перерыв в использовании бронхолитиков, часто назначающихся при бронхиальной астме, ХОБЛ и других обструктивных заболеваниях органов дыхания. Так, использование β2-антагонистов короткого действия, в частности Сальбутамола, Вентолина, Беродуала следует отменить минимум за 6 часов до проведения спирографии. Ингаляции β2-антагонистов длительного действия, т. е. Серетида, Фостера, Форадила, Симбикорта, Сереванта и применение Оксиса необходимо проводить не позднее, чем за 12 часов до исследования. Что же касается пролонгированных теофиллинов, например, Спирива, то отмену препарата производят за сутки до спирографии. Но прекращать прием данных лекарственных средств следует только по согласованию с лечащим врачом.
Как проводится спирометрия
По сути, спирография и спирометрия – одно и то же. Единственная разница между этими понятиями заключается в том, что спирометрией можно назвать сам процесс выполнения исследования, а при спирографии его результат выдается в виде графика, точно описывающего функцию легких. Сегодня эти понятия идентичны и взаимозаменяемы.
Сейчас практически везде для оценки дыхательной функции используется компьютерная спирометрия, хотя ранее для этих целей применялись механические приборы, как правило, водного типа. Современные цифровые устройства, называемые спирографами, позволяют снять нужные показания в разных режимах и автоматически рассчитать необходимые соотношения, что существенно ускоряет и упрощает проведение диагностики. Система дополнительно учитывает вес, рост, пол, возраст пациента.
Спирография может выполняться при спокойном дыхании с целью определения жизненной емкости легких, при форсированном (резком, сильном) выдохе и с проведением функциональных проб:
- проба с бронхолитиком позволяет обнаружить скрытый бронхоспазм, что делает диагностику более точной и позволяет лучше оценить эффективность проводимой терапии;
- экспертно-провокационный тест с метахолином – используется для окончательного подтверждения или снятия диагноза бронхиальной астмы, так как позволяет точно обнаружить склонность бронхов к спазмированию и развитию синдрома гиперреактивности.
Аппарат для выполнения спирографии может быть закрытым и открытым. В первом случае он имеет вид герметично закрывающейся прозрачной камеры, соединенной с регистрирующей частью. Открытые аппараты обеспечивают вдыхание атмосферного воздуха и представляют собой компьютер того или иного размера и присоединенный к нему мундштук с датчиками.
Непосредственно проведение спирографии заключается в следующем:
- пациент занимает удобное положение сидя;
- ему надевают на нос особую мягкую прищепку и дают в руки специальный мундштук, подключенный к аппарату, который необходимо плотно прижать к губам;
- изначально следует спокойно дышать на протяжении 10 секунд ртом, вдыхая и выдыхая через мундштук, но так чтобы не приходилось наклонять голову или вытягивать шею;
- по команде врача, проводящего процедуру, следует сделать максимально глубокий вдох, а затем резкий, сильный выдох;
- по команде врача выполняют частые и глубокие вдохи на протяжении 12 секунд.
Чтобы добиться правильного выполнения форсированного выдоха, может потребоваться 3—8 попыток, так как приступ кашля, смыкание голосовых связок, ранняя остановка выдоха, перекрытие мундштука приводит к получению неточных результатов.
Исследование длится 15—45 минут. После окончания процедуры компьютер составляет график по результатам исследования, который называют спирограммой. При обнаружении отклонений в ней процедуру обычно повторяют, порой неоднократно. Если же изменения стойкие и сохраняются от исследования к исследованию, больному рекомендуется пройти дополнительные диагностические процедуры или выполнить спирометрию с бронхолитиком.
Например, в спорных случаях может выполняться исследование особенностей диффузии легких, т. е. качество поступления кислорода из легких в кровь и выведения углекислого газа. Изменение этого параметра указывает о тяжелых нарушениях дыхательной функции. Также пациентам может рекомендоваться проведение бронхоспирометрии, т. е. введение бронхоскопа под анестезией с оценкой функциональности каждого легкого в отдельности с вычислением его минутного, жизненного объема и ряда других показателей.
В комплексе со спирографией нередко назначаются ЭКГ, УЗИ сердца и рентген легких, так как это позволяет точно установить наличие или отсутствие связи между патологиями бронхолегочной и сердечно-сосудистой систем.
Расшифровка результатов
Интерпретация результатов исследования – задача специалиста. При этом обязательно учитываются не только полученные данные, но и качество проведенной процедуры, возможность ложноположительной и ложноотрицательной интерпретации.
Заключение составляется путем сравнения полученных данных с нормальными показателями ОФВ1, ЖЕЛ, ФЖЕЛ, ИТ, МВЛ и другими. У здоровых людей эти величины всегда выше 80% от показателей нормы. На наличие патологических изменений указывает получение данных ниже 70% нормальных показателей.
Частота дыхания
Изначально оцениваются показатели частоты дыхания, т. е. количество сделанных вдохов и выдохов в течение минуты. В норме взрослый человек делает 16—20 дыхательных движений в минуту, дети – больше в зависимости от возраста. На этот показатель влияет положение тела пациента во время проведения исследования, степень эмоционального возбуждения и употребление накануне пищи. Если эти условия выполнения спирографии не были нарушены, увеличение частоты дыхания может указывать на наличие:
- пневмонии;
- туберкулеза;
- фиброза;
- отека легких;
- ателектаза легких;
- тромбоэмболии артерии.
Если учащение дыхательных движений сочетается со снижением глубины, подобное может быть признаком сухого плеврита, острого миозита, межреберной невралгии, переломов ребер, присутствия в легких метастаз.
Снижение показателей частоты дыхания характерно для поражений головного мозга, в частности, менингита, опухолей, отека головного мозга и кровоизлияний в него.
Дыхательный объем
Дыхательный объем (ДО) – количество вдыхаемого воздуха за 1 вздох. В норме он составляет 0,5—0,8 л, но диагностическим параметром считается его снижение на фоне увеличения частоты дыхания или наоборот. Так, увеличение дыхательного объема при увеличении частоты дыхания наблюдается при повышенной температуре тела или присутствии анемии. Снижение обоих показателей типично для эмфиземы легких, выраженного сужения трахеи, заболеваний, вызывающих угнетение функции дыхательного центра, расположенного в головном мозге.
Минутный объем дыхания
МОД рассчитывается путем получения произведения показателя частоты дыхания на дыхательный объем. Поэтому в норме у взрослого человека МОД составляет порядка 4—10 л. Этот параметр является важным для оценки качества вентиляции мельчайших составляющих легких, альвеол. Ведь при глубоком и поверхностном дыхании попадающий в легкие воздух по-разному их наполняет. При неглубоком, частом дыхании он может не доходить до альвеол, что снижает качество течения газообменных процессов в организме.
Возрастание показателей МОД может указывать на развитие легочной или сердечной недостаточности легкой и средней тяжести, тиреотоксикоза или поражений центральной нервной системы. Снижение же этой величины является признаком тяжелой легочной или сердечной недостаточности, микседемы или угнетения дыхания.
Но МОД во многом зависит от психологического состояния пациента, степени тренированности легких, особенностей метаболизма. Поэтому часто этот показатель воспринимают в качестве вспомогательного.
Жизненная емкость легких
ЖЕЛ показывает не общий объем легких, а максимально возможный объем воздуха, который конкретный человек способен вдохнуть и выдохнуть, т. е. в него входит и резервный объем вдоха и выдоха. У здорового взрослого человека этот показатель равен 3000—5000 мл и приближается к индивидуально рассчитанной по математической формуле должной жизненной емкости легких (ДЖЕЛ).
ДЖЕЛ для взрослых мужчин = (27,63 – 0,122 х В) х L;
ДЖЕЛ для взрослых женщин = (21,78 – 0,101 х В) х L.
В – возраст в годах, L – рост в см.
В норме разница между полученным и рассчитанным показателем не должна быть более 15%. Получение большей разницы характерно для:
- пневмоторакса;
- абсцесса легкого;
- болезни Бехтерева;
- туберкулеза;
- экссудативного плеврита;
- воспаления легких;
- пневмофиброза;
- эмфиземы;
- ателектаза;
- кифосколиоза;
- нарушений работы ЦНС;
- патологий сердечно-сосудистой системы.
Незначительное снижение ЖЕЛ указывает на обструктивные заболевания бронхов.
Форсированная жизненная емкость легких
Этот показатель, сокращенно называемый ФЖЕЛ, в норме должен быть не более чем на 100-300 мл меньше ЖЕЛ. С его помощью можно оценить эластичность легких, качество функционирования дыхательных мышц и проходимость бронхов.
При увеличении разницы между ЖЕЛ и ФЖЕЛ до 1500 мл и более, следует предположить наличие:
- обструктивного бронхита;
- бронхиальной астмы;
- эмфиземы легких.
Объем форсированного выдоха за 1 секунду
ОФВ1 – индивидуальный показатель, зависящий от пола, возраста и веса. У здорового человека он должен находиться в пределах 1,4—4,2 л/сек. Но полученный при спирографии результат обязательно сравнивают с должным, который рассчитывают для каждого пациента отдельно по формуле:
ОФВ1 для мужчин = 0,036∙рост – 0,031∙вес;
ОФВ1 для женщин = 0,026∙рост – 0,028∙вес.
Отклонения полученного ОФВ1 от должного является показателем наличия хронической бронхиальной обструкции, а также позволяет контролировать динамику течения заболевания.
Обнаружить обструктивные заболевания на ранних этапах развития поможет средняя объемная скорость (СОС), отражающая скорость выполнения форсированного выдоха в средине дыхательного движения.
Индекс Тиффно
ИТ рассчитывается как отношение ОФВ1 к ЖЕЛ и у здоровых людей равен 70—90%. Этот показатель уменьшается при:
- бронхиальной астме;
- хроническом обструктивном бронхите;
- эмфиземе легких.
По ИТ можно установить тип обструкции. Дополнительно проводится проба с бронхолитиками и, если после ее проведения ИТ возрастает, причина заключается в бронхоспазме. Если же ситуация не изменяется, следует искать корень проблемы в других патологиях.
Максимальная вентиляция легких
У взрослых здоровых людей МВЛ равна 50—180 л/мин. Снижение этого показателя характерно для развития дыхательной или сердечной недостаточности.
Показатели скорости движения воздуха
Эти параметры рассчитываются по достаточно сложному алгоритму, заключающемся в построении треугольника на полученной спирограмме. Нормальными значениями считаются 160—300 мм/мин.
Таким образом, на основании изменения только одного из показателей спирометрии невозможно поставить диагноз. Всегда полученные данные оцениваются в комплексе и по изменению ряда параметров говорят о наличии того или иного заболевания, что дополнительно подтверждают другими инструментальными исследованиями.
Противопоказания
Несмотря на простоту и безопасность процедуры, существуют ситуации, когда проведение спирографии может нанести пациенту вред. Выполнение спирографии противопоказано при:
- перенесении в течение последнего полугодия инсульта или инфаркта;
- наличии аневризмы аорты, тяжелой артериальной гипертензии;
- пневмотораксе, дыхательной недостаточности III степени;
- проведении в недалеком прошлом операции с вмешательством в брюшную полость или загрудинное пространство;
- выполнении хирургических вмешательств на глазах в течение недавнего времени;
- острой сердечной недостаточности;
- эпилепсии;
- тяжелых психических заболеваниях;
- патологиях беременности.
Важно: несмотря на большую информативность спирографии, не всегда проблемы с дыханием связаны с нарушением функции внешнего дыхания, и нормальные показатели спирографии не являются признаком здоровья, поэтому могут присутствовать те или иные жалобы, связанные с одышкой и кашлем.
Одними из факторов, оказывающих влияние на функцию легких, могут быть:
- сутулость, сколиоз, сидячий образ жизни изменяют положение внутренних органов и не позволяют легким в полной мере раскрываться;
- наличие отечности внутренних органов из-за нарушения оттока венозной крови, в результате нарушения оттока нарушается и приток артериальной крови;
- из-за нарушения кровоснабжения нарушаются метаболические процессы в органах дыхания, тело получает недостаточно кислорода, что еще больше усугубляет общее состояние организма, происходит снижение защитных сил организма;
- после воспалительных процессов, особенно после перенесенной коронавирусной инфекции, в органах дыхания могут формироваться фиброзные спайки, которые также не позволяют выполнять функцию легких в полном объеме;
- помимо легких, в грудной полости находится и сердце, деятельность которого также может нарушаться (блокады, аритмии и т.д.), поэтому также необходима консультация кардиолога;
- заболевания позвоночника также влияют на состояние легких, потому что ребра, образующие грудную полость, крепятся к позвоночнику, и нарушение подвижности в позвоночнике нарушает движение грудной клетки, что не позволяет полностью раскрыться легким;
- нарушение подвижности в позвоночнике также вызывает нарушение питания нервных корешков, они могут сдавливаться, что может проявляться болями и дискомфортом, вызывать нарушение функции легких;
- возле позвоночника находится ряд образований автономной нервной системы, которые регулируют работу всех внутренних органов в теле человека, поэтому необходимо уделять большое внимание диагностике позвоночника;
- системные проблемы крови, такие, как анемия, также вызывают недостаточное питание всех тканей организма, в том числе нервных корешков, отчего необходимо проводить комплекс лабораторных исследований крови.
Всех пациентов обследуют, учитывая множество факторов, оказывающих влияние на функцию легких, а терапия подбирается индивидуально в зависимости от состояния организма и его резервных возможностей. Комплексный подход в сочетании с другими методами лечения дает возможность сократить период реабилитации и усилить эффективность проводимых мероприятий, минимизировать медикаментозное лечение, уменьшить риск возникновения осложнений в будущем.
Рекомендовано клиникой доктора Гиллера: Данный метод исследования применяется для оценки состояния пациента при таких заболеваниях как рак легких, туберкулез и других угрожающих жизни видах заболеваний легких, как до консервативного и оперативного лечения так и после.
Таким образом, спирография является весьма информативным диагностическим методом, позволяющим получить много информации о работе органов дыхания, проследить эффективность назначенной терапии и дифференцировать ряд патологий бронхов и легких от заболеваний сердечно-сосудистой и других систем. При этом он отличается простотой выполнения, безопасностью и доступностью, что позволяет использовать спирографию практически без ограничений, в том числе в рамках профилактических осмотров.
Автор статьи

Гриценко Константин Анатольевич
Вертеброневролог, мануальный терапевт
Стаж: Более 30 лет
Моя авторская методика коррекции сегментарной иннервации помогает восстановить нормальную работу внутренних органов с центральной нервной системой. Более 23 лет я успешно применяю ее в лечении своих пациентов.
Записаться к врачу