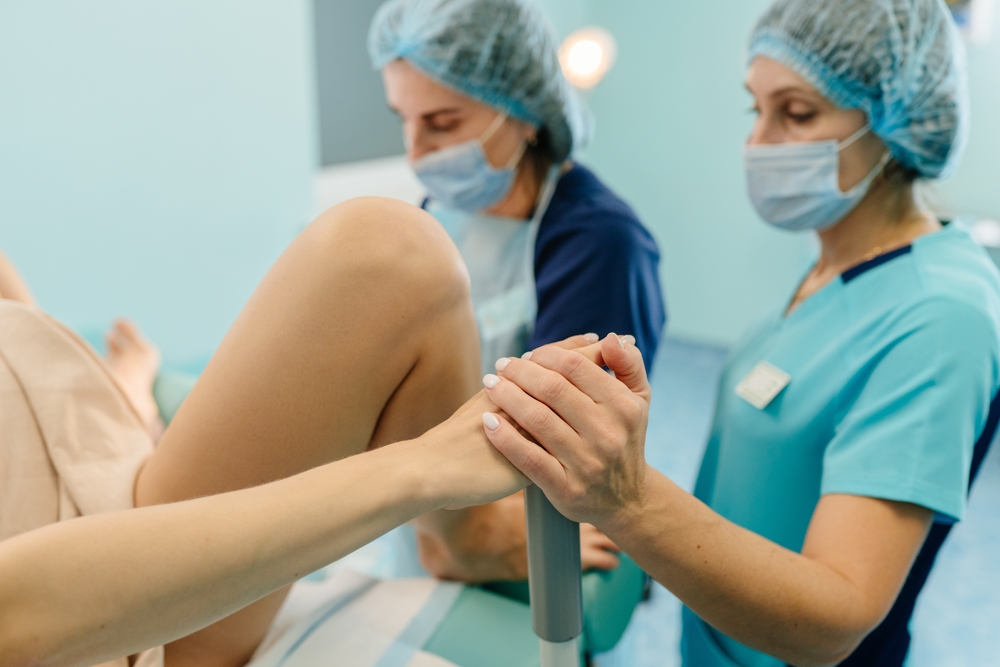
Лет 10-15 назад женщины рожали первенца в 21-22 года. Сегодня на первые роды многие решаются позже — в 25-27 лет. И это не плохо — к этому возрасту молодые мамы успевают достичь некоторых жизненных целей, становятся более осознанными, могут уделить ребенку больше времени и внимания.
Но в любом возрасте женщину интересует, когда начнутся роды, как они пройдут, когда ехать в роддом? Эти и сотни других вопросов проносятся в голове будущей мамы, когда она видит положительный тест. Наши эксперты, акушер-гинеколог Алсу Гилязова и акушер-гинеколог София Михеенко, рассказали об особенностях первых родов и дали полезные советы тем, кто готовится к встрече с первенцем.
Особенности первых родов
| Средний возраст первых родов у российских женщин | 25,9 года |
| На каком сроке чаще всего начинаются первые роды | В 75% случаев это происходит на 39-41 акушерской неделе |
| Средняя продолжительность первых родов | 9-12 часов |
| В каком положении находится ребенок при родах | В 95% случаев — головкой вниз или в головном предлежании |
Как подготовиться к первым родам
На протяжении всей беременности нужно наблюдаться у акушера-гинеколога и проходить все необходимые обследования. Это позволит врачам контролировать состояние будущей мамы и ребенка и вовремя принять меры, если что-то будет угрожать их здоровью или жизни.
Для беременной женщины крайне важен правильный образ жизни: полноценное питание, прогулки на свежем воздухе и разумные физические нагрузки. Полезными будут и курсы подготовки к родам — они бывают бесплатными и платными, проходят в офлайн- и онлайн-режиме. На курсах расскажут, как вести себя во время родов, научат правильному дыханию и релаксации. Ну и самое главное при подготовке: позитивный настрой и желание быть мамой.
Какие бывают первые роды
Ребенок может появиться на свет дома и в родильном отделении, естественным путем и с помощью кесарева сечения. Наши эксперты рассказывают, какими могут быть первые роды, где они могут проходить и кто может на них присутствовать.
Естественные роды
Этим термином называют нормальный физиологический процесс, которым заканчивается беременность женщины. Естественные роды включают несколько этапов: сначала появляются схватки, затем отходят околоплодные воды и полностью раскрывается шейка матки. Далее происходит конфигурация головки плода, то есть кости черепа сдвигаются — головка таким способом приспосабливается для прохождения по родовым путям. После чего ребенок продвигается по родовому каналу и выходит вместе с последом (1). Естественные роды начинаются спонтанно без медицинского вмешательства.
Кесарево сечение
Это хирургическая операция, во время которой плод извлекают через разрез на передней брюшной стенке и матке. Кесарево сечение делают по строгим показаниям, если естественные роды невозможны или опасны для матери и ребенка. По статистике, примерно 25% родоразрешений заканчивается кесаревым сечением. Как говорят наши эксперты, в России роды все чаще проходят естественным путем и есть тенденция к уменьшению количества кесаревых сечений.
Домашние роды
Такие роды проходят дома, бывают запланированными и незапланированными. В первом случае домашние роды обычно сопровождает акушерка, реже семейный врач, акушер-гинеколог или доула. В некоторых странах роды на дому разрешены на законодательном уровне, а домашние акушерки получают специальное образование.
Однако нужно понимать, что это — всегда риск, даже в присутствии акушерки. Дома нет аппарата КТГ, который отслеживает состояние ребенка. Нет реанимации и операционного отделения, поэтому при осложнениях придется экстренно ехать в роддом, а на счету будет каждая секунда. Поэтому роддом — самое безопасное место для родов. К тому же во многих родильных отделениях сегодня созданы комфортные условия: есть стульчики, мячики, а иногда и ванна с теплой водой. Женщина может передвигаться и принимать удобную позу, а врачи всегда находятся рядом.
Вертикальные роды
Во время вертикальных родов женщина стоит или сидит. Родовая деятельность протекает как обычно: сначала происходит раскрытие, затем изгнание плода, после этого рождается послед. Вертикальные роды характерны для большинства млекопитающих и поэтому считаются физиологичными. У некоторых народностей женщины всегда рожают стоя. И сегодня вертикальные роды становятся популярнее, хотя разрешены не во всех родовспомогательных учреждениях.
Роды в воде
Во время родов женщина находится в ванне с подогретой до 37˚C водой. Такая методика появилась более 30 лет назад и практикуется во всем мире. Она помогает уменьшить боль и сделать родовой процесс более комфортным для роженицы и ребенка. При появлении на свет в воде новорожденный не испытывает такого температурного, звукового и светового стресса, который бывает при обычных родах.
Партнерские роды
Партнерские роды официально разрешены во всех родильных домах. Во время родов рядом с женщиной присутствует близкий ей человек — обычно это отец ребенка. Правда, врачи советуют партнеру идти на роды не спонтанно, а предварительно пройти специальные курсы, где расскажут, чем можно помочь будущей маме, на какие точки нажать, чтобы снизить болевые ощущения.
Считается, что при правильном подходе партнерские роды помогают укрепить отношения между родителями ребенка, сделать их более доверительными.
На каком сроке беременности начинаются первые роды
По статистике 7 из 10 женщин рожают на 41-й акушерской неделе. Если в этот срок роды не начались, будущую маму, скорее всего, госпитализируют и будут наблюдать до 42-й недели (1). Возможно, понадобится стимуляция родовой деятельности. При нормально протекающей беременности женщина может спокойно ждать срока 40 недель и не торопиться в роддом.
Периоды схваток при первых родах
Первое знакомство со схватками происходит обычно на 30-36-й неделе гестации (акушерской). Это так называемые схватки Брекстон-Хиггса, с их помощью организм готовится к родам. В отличие от настоящих схваток они нерегулярные, появляются 1 раз в несколько часов, несколько дней, а иногда и реже.
Настоящие схватки трудно с чем-то спутать, они сопровождают каждый период родов.
- Период раскрытия, во время которого шейка матки постепенно раскрывается до 10 см. При первых родах этот процесс занимает 9-12 часов. Схватки постепенно становятся более сильными и частыми, интервал между ними сокращается с 20 до 2 минут. После излития околоплодных вод схватки усиливаются (1).
- Период изгнания. Это время от полного раскрытия шейки матки до рождения ребенка. Как правило, сначала женщина чувствует давление на прямую кишку, затем начинаются потуги, происходит прорезывание головки и появление на свет малыша. У первородящих период изгнания длится до 2 часов (1).
- Рождение последа. В этот период матка снова сокращается, чтобы избавиться от плаценты, плодных оболочек и пуповины. Процесс продолжается недолго, обычно 10-20 минут, в течение которых женщина чувствует слабые схватки — тянущие ощущения внизу живота (1).
Анестезия при первых родах
Обезболивание при родах возможно в двух случаях: по желанию женщины и по медицинским показаниям (2). Анестезия может понадобиться, если роженица тяжело переносит схватки и потуги. Помимо дискомфорта для женщины, сильная боль может вызвать нарушения дыхания и кровообращения. Из-за этого схватки могут стать слабее, а плод будет испытывать недостаток кислорода (2). Если у роженицы нет противопоказаний к анестезии, врач подберет подходящий способ обезболивания.
Анестезию по медицинским показаниям делают в следующих случаях:
- кесарево сечение;
- тяжелые заболевания у матери: гипертония, преэклампсия и эклампсия, тромбоз, заболевания сердца, почек, органов дыхания;
- крупный плод;
- преждевременные роды;
- гибель плода;
- аномалии сокращений матки.
Иногда анестезия противопоказана — по состоянию здоровья женщины и по другим причинам. Обезболивание не проводят, если:
- роженица отказалась от анестезии (это правило не работает в экстренных случаях, когда речь идет об опасности для жизни матери и ребенка);
- для процедуры нет условий: оборудования, грамотного медперсонала;
- есть риск кровотечения;
- у женщины развился сепсис;
- роженица страдает аллергией на лекарственные препараты для обезболивания;
- у роженицы печеночная недостаточность или тяжелая патология сердца и сосудов;
- наблюдаются нарушения в состоянии плода.
При родах могут использоваться медикаментозные, немедикаментозные и нейроаксиальные методы анестезии. К нейроаксиальным относится спинальная (вводится в спинномозговую жидкость), эпидуральная (в пространство за мозговыми оболочками) и комбинированная анестезия. Эти методы считаются наиболее эффективными — они позволяют точнее подобрать дозировку, лучше переносятся и реже вызывают негативные последствия (2). При естественных родах анестезия чаще всего эпидуральная, при кесаревом сечении возможен эпидуральный и общий наркоз.
Сколько длятся первые роды
Первые роды обычно длятся дольше вторых и последующих, ведь организм женщины еще «не умеет» рожать. От начала регулярных схваток до момента, когда малыш будет лежать у мамы на животе, проходит около 10-12 часов. Иногда и больше — это тоже нормально. Но у акушеров-гинекологов есть постулат: «солнце не должно всходить над роженицей дважды». Это значит, что при слишком длительном процессе врачи помогут ребенку появиться на свет.
Иногда первые роды проходят в ускоренном темпе. При быстрых родах процесс занимает не более 6 часов. А стремительные роды продолжаются менее 4 часов (1).
Первые дни после родов
Только что родившегося ребенка кладут маме на живот, а после обработки пуповины прикладывают к маминой груди. После этого малыша вытирают, взвешивают и измеряют. Если с ребенком все хорошо, его относят в детское отделение. Мама остается в родильном блоке еще на 2-3 часа, поскольку сразу после родов есть риск осложнений, а в этом отделении роддома проще оказать помощь, да и операционная находится рядом.
Из родблока новоиспеченную маму переводят в палату, куда вскоре принесут новорожденного. Если роды были естественные и без осложнений, женщина будет находиться в роддоме 3-4 дня. После кесарева сечения выписывают обычно на 5-6-й день.
Что можно делать женщине
Молодой маме нужно отдыхать, набираться сил и соблюдать несколько рекомендаций.
- Вставать пораньше (активность — в меру дозволенного врачом). Движение помогает ускорить заживление родовых путей, улучшить кровообращение, работу кишечника, почек и мочевого пузыря. Если роды прошли без осложнений, подняться с постели можно через 6 часов.
- Следить за гигиеной — вовремя менять прокладки, «проветривать» швы (если они есть), каждый день принимать душ и подмываться после опорожнения кишечника.
- Полноценно питаться — это поможет быстрее восстановиться и обеспечит приток грудного молока, необходимого ребенку.
- Пить достаточное количество жидкости — 30 мл на 1 кг веса для себя и еще 1 литр для лактации.
- Принимать витамины для кормящих женщин, но при выборе препарата нужно проконсультироваться с врачом.
Что нельзя делать женщине
Послеродовой период занимает 42 дня после появления на свет малыша. Советы наших экспертов актуальны не только для первых дней после родов, но и для послеродового периода в целом.
Врачи не рекомендуют только что родившим женщинам:
- поднимать тяжести, заниматься спортом и тяжелым физическим трудом;
- рано возобновлять интимную жизнь (через широко открытую шейку матки легко может проникнуть инфекция; лучше подождать пару недель после того, как закончились лохии — послеродовые выделения);
- посещать сауну, баню, бассейн, купаться в водоемах, чтобы не занести инфекцию;
- сидеть на швах на промежности (минимум две недели нужно выбирать такую позу, чтобы не травмировать швы; рекомендовано носить просторное хлопковое белье, которое не натирает кожу и не стесняет движений);
- игнорировать недомогания (высокая температура, боли внизу живота или выделения с неприятным запахом — признаки неполадок в организме, таких как инфекционно-воспалительное заболевание или лактостаз; при любом недомогании нужно обратиться к врачу).
Как обращаться с малышом
Новорожденный большую часть суток спит, а мама общается с ним только во время кормления, если в роддоме не предусмотрено совместное пребывание. Но в этот период можно сделать много важных и полезных дел:
- поговорить с врачом, узнать как можно больше о состоянии ребенка, возможно, получить какие-то рекомендации;
- проводить с малышом много времени, почаще брать на руки, а когда он бодрствует, развернуть пеленки и внимательно рассмотреть его;
- научиться правильному уходу (детская сестра объяснит, как купать и переодевать новорожденного, менять подгузник, стричь ногти, чистить носик);
- наладить грудное вскармливание (акушерка подскажет, как правильно кормить ребенка грудью).
Когда приходит молоко
Это происходит на 2-4-й день после родов, до этого в груди образуется молозиво. Момент прихода молока трудно пропустить: грудь увеличивается в размерах и становится очень чувствительной, а иногда и болезненной. Чтобы молока было достаточно, в первые дни после родов ребенка прикладывают к груди минимум 8-12 раз за сутки. Способствует лактации постоянный контакт мамы с малышом, поэтому врачи советуют больше времени находиться рядом с новорожденным.
Комментарии акушеров о первых родах
— Положительный настрой очень важен для первородящих женщин. От него во многом зависит успешное родоразрешение. Специалисты давно убедились, что позитивное отношение к предстоящему событию помогает женщине легче перенести роды, — отмечает врач акушер-гинеколог Алсу Гилязова. — Еще один важный момент — физическая подготовка. Женщины в хорошей физической форме легче рожают и быстрее восстанавливаются. Конечно же, начинать физическую подготовку следует после консультации с врачом.
— Женщинам во время первой беременности можно порекомендовать вот что. Во-первых, наслаждаться моментом. Нужно делать все, что зависит от самой женщины, и не тратить время на пустые переживания. Во-вторых, правильно и полноценно питаться, есть достаточное количество белка. И постоянно украшать свою жизнь, не откладывая приятные события «на потом», — советует врач акушер-гинеколог София Михеенко.
Популярные вопросы и ответы
Первые роды вызывают массу вопросов, и большинство женщин хотели бы задать их практикующим специалистам. На самые популярные отвечают наши эксперты: врач акушер-гинеколог Алсу Гилязова и врач акушер-гинеколог София Михеенко.
Есть ли разница между тем, как проходят роды мальчика и девочки?
По словам Алсу Гилязовой, исследования на эту тему проводились, но результаты противоречивые и однозначного ответа получить не удалось.
Как говорит София Михеенко, при рождении мальчика и девочки разницы в физических ощущениях нет никакой. Раньше, если ребенок мужского пола находился в тазовом предлежании и весил более 3600 г, женщину не пускали в естественные роды. Считалось, что это опасно для мужских гениталий. Сейчас подход изменился и больше на пол никто не ориентируется.
Как проходят первые роды при многоплодной беременности?
Алсу Гилязова говорит, что процесс родов ничем не отличается от рождения одного ребенка, но обычно занимает больше времени. Оперативное вмешательство при многоплодной беременности проводят на 37-й неделе, естественные роды происходят в обычный срок — 38-40 недель.
На первом этапе родов раскрывается шейка матки, на втором происходит рождение малышей, на третьем — рождается послед. Второй период обычно длится дольше, чем при одноплодной беременности, ведь детей двое или больше. У плодов может быть общая или разные плаценты, поэтому рождается одно или несколько детских мест.
При многоплодной беременности положение малышей в матке может быть разным. Например, в двойне один малыш лежит головкой вниз, а другой находится в тазовом предлежании. Поэтому первый появляется на свет самостоятельно, а второго, скорее всего, извлекут с помощью оперативного вмешательства.
В каких случаях нужна стимуляция родового процесса?
Стимуляцию или индукцию используют, если дальнейшее вынашивание беременности по каким-то причинам небезопасно для мамы и малыша. Это достаточно распространенная процедура — в развитых странах каждый четвертый ребенок появляется на свет после индукции (3). Цель стимуляции — вызвать сокращения матки и «запустить» родовую деятельность.
Алсу Гилязова объясняет, что родовой процесс чаще всего стимулируют в следующих случаях:
• перенашивание — отсутствие схваток на 42-й неделе беременности (акушерской);
• у будущей мамы есть сахарный диабет, гипертония, преэклампсия или другая тяжелая болезнь, которая осложняет беременность;
• при заболеваниях и проблемах с развитием плода;
• если у женщины отошли околоплодные воды, но в течение 24 часов не начались схватки (это показание не действует в случае преждевременных родов);
• при внутриутробной гибели плода.
Стимуляцию проводят по строгим медицинским показаниям и только в том случае, если польза от этой процедуры превышает возможные риски для матери и плода (3).
Источники
- Базовый протокол ведения родов. Баев О. Р., Комиссарова Л. М., Пучко Т. К., Васильченко О. Н., Мальбахова Е. Т., Полянчикова, О. Л., Шифман Е. М. // Федеральное государственное учреждение «Научный центр акушерства, гинекологии и перинатологии имени академика РАМН В.И. Кулакова» Министерства здравоохранения и социального развития Российской Федерации. Москва, 2011 год.
- Нейроаксиальные методы обезболивания родов. Клинические рекомендации. Адамян Л. В., Артымук Н. В., Белокриницкая Т. Е., Куликов А. В., Овезов А. М., Петрухин В. А., Проценко Д. Н., Упрямова Е. Ю., Филиппов О. С., Шифман Е. М. // Анестезиология и реаниматология. 2018. URL:
https://doi.org/10.17116/anaesthesiology201805199 - Рекомендации ВОЗ по индукции родов. URL: https://apps.who.int/iris/bitstream/handle/10665/44531/9789244501153_rus.pdf
Как начинаются и проходят первые роды
Содержание:
Признаки приближающихся родов
Как распознать тренировочные схватки
На каком сроке и как начинаются первые роды
Как понять, что начались роды
Первый период – процесс раскрытия шейки матки
Второй период – потужной — рождение первого ребенка
Третий период – рождение детского места
Состояние после родов: особенности послеродового периода
Приближающиеся первые роды вызывают беспокойство у каждой будущей мамы. Несмотря на растущую популярность разных школ подготовки к родам и материнству, будущих мам не покидает страх перед неизвестностью. Немаловажное значение имеет эмоциональный настрой, поэтому необходимо досконально изучить стадии родов и подготовиться к ним.
Признаки приближающихся родов
Первая беременность всегда сопровождается волнением. Для наблюдения за развитием плода важно своевременно встать на учет, регулярно посещать гинеколога и проходить обследования. От течения гестации во многом зависит процесс родоразрешения.
О том, что скоро женщина станет матерью, говорят характерные признаки:
- За несколько недель перед родами опускается живот. Внимательные женщины замечают визуальные изменения. Почти все будущие мамы чувствуют, как меняется их состояние. При опущении живота происходит смещение плода в полость малого таза. Одновременно снижается давление на пищеварительный тракт и диафрагму. Беременная отмечает, что ей стало легче дышать, перестала мучать изжога, исчезло чувство дискомфорта во время еды.
- В среднем, за неделю отходит пробка. Данное образование располагается в шейке матки и на протяжении всей беременности защищает плод от инфицирования. Визуально пробка напоминает комок слизи, а ее общий объем может достигать 50 мл. Цвет комка может быть от прозрачного до коричневого, а отхождение происходить по частям.
- За 1–3 суток снижается масса тела. Незадолго до родов будущая мама может заметить уменьшение веса. Оно связано с изменением гормонального фона, в силу которого лишняя жидкость выходит из организма. Кроме весов, об этом могут говорить исчезновение отеков и учащение позывов к мочеиспусканию.
Срок появления предвестников родов может различаться от случая к случаю. Некоторые могут не заметить отхождения пробки, поскольку это произойдет в первом периоде родоразрешения. Другие также могут отмечать боли в костях малого таза, вызванные их расхождением. Многие испытывают дискомфорт в нижней части живота, который вызван усилением шевелений плода.
Как распознать тренировочные схватки
О ложных схватках приходилось слышать всем будущим мамам. При вынашивании первенца распознать их бывает непросто. Многие женщины, ощутив болезненные ощущения и дискомфорт на 20–25 неделе, пугаются. Необходимо быть готовой к тому, что на этом сроке появляются так называемые «треники» или схватки Брекстона – Хикса.
Отличительной особенностью данного состояния от периода активных родов является отсутствие стабильности. Тренировочные сокращения мышечного слоя матки возникают спонтанно и так же быстро исчезают. Будущая мама чувствует, как напрягается ее живот. Многие сравнивают это с окаменением. Одновременно появляются распирающие ощущения в малом тазу, но они не должны сопровождаться болями или жидкими выделениями.
Тренировочные схватки часто возникают в ответ на раздражитель – при физической активности, езде на автомобиле, во время выполнения домашней работы. По мере приближения к родам будущая мама будет чувствовать ложные сокращения матки все чаще.
На каком сроке и как начинаются первые роды
Роды считаются срочными – происходящими в положенный срок – если они начинаются в промежутке с 37 по 42 неделю. Среднестатистическая мама, у которой вынашивание проходило без осложнений, рожает на сроке 39–40 недель. Определить дату важного события можно примерно по сроку последней менструации.
Срочные роды без осложнений в норме начинаются с продуктивных сокращений матки или отхождения околоплодных вод. На этом этапе необходимо без промедлений обратиться в роддом или вызвать неотложку.
Если женщина обращается в учреждение родовспоможения до 37 недель с продуктивными схватками, то медицинский персонал действует по ситуации. Когда она позволяет остановить процесс и отсрочить родоразрешение, такую возможность используют. Преждевременными считаются роды, которые стартуют на сроке от 22 до 37 недель.
Случается, что ничего не происходит и в 42 недели. В этом случае выполняется стимуляция, методика которой зависит от состояния пациентки.
Сколько длятся
Будущих мам особенно волнует вопрос о том, как проходят роды. Ни один специалист заранее не сможет сказать, сколько времени понадобится ребенку для появления. Средняя нормальная продолжительность первых родов составляет от 9 до 12 часов.
Быстрые роды характеризуются меньшей продолжительностью. В этом случае будущая мама родит за 4–6 часов. При таком результате женщине уделяют особое внимание при последующих родах, так как они могут быть еще более быстрыми.
Процесс родоразрешения может затянуться. При появлении первенца такое случается достаточно часто.
В данной ситуации роды продолжаются более 12 часов и нередко требуют использования стимулирующих веществ. При затянувшемся процессе важно следить за состоянием плода, поскольку оно может резко ухудшиться.
Процедура родоразрешения включает в себя периоды, каждый из которых имеет среднестатистическую продолжительность. Необходимо понимать, что стандартное время является примерным и может отличаться у каждой роженицы.
Как понять, что начались роды
О начале родов может свидетельствовать 2 события: излитие околоплодных вод и начало регулярных схваток. С излитием вод обычно проблем не возникает, так как перепутать это событие с чем-либо достаточно сложно. Другое дело, если речь идет о, так называемом подтекании околоплодных вод. Это та ситуация, в которой целостность плодного пузыря нарушена незначительно, и амниотическая жидкость выделяется небольшими порциями. Именно поэтому женщина, обратившая внимание на постоянные обильные водянистые выделения, должна срочно обратиться к гинекологу. Существует амниотический тест, который позволяет отличить околоплодные воды от иных выделений. Такой тест продается и в аптечной сети, но лучше все же обратиться сразу к специалисту.
Отличие регулярных схваток от тренирововчных состоит в том, что истинные схватки возникают через определенные равные отрезки времени, постепенно нарастая по частоте и продолжительности. Они не угасают при погружении в теплую ванну и при принятии обезболивающих средств. Женщина в такой ситуации должна записывать время возникновения схватки и ее длительность. Если интервал между ними будет составлять 5 минут и менее, то пора отправляться в роддом.
Существует еще такой грозный симптом как кровотечение, который тоже является поводом к немедленному вызову скорой помощи и экстренной госпитализации, но это уже вариант патологии, и мы на нем останавливаться не будем.
Первый период – процесс раскрытия шейки матки
Раскрытие шейки матки необходимо для того, чтобы обеспечить беспрепятственное прохождение ребенка по родовым путям. Схватка представляет собой нарастающее сокращение мышечных волокон в слоях детородного органа. Тонус появляется в одном из сегментов матки и постепенно распространяется на всю поверхность. В это время происходит сжатие шейки с последующим небольшим раскрытием.
В начале продуктивных схваток отверстие шейки открыто на 1–2 см. В течение нескольких часов увеличивается продолжительность эпизодов гипертонуса и сокращается промежуток между ними. Первый период родов делится на два этапа:
- латентная стадия – раскрытие до 4 см;
- активная стадия – раскрытие до полного
Начальная часть родов является самой долгой. Она завершается, когда шейка матки перестает прощупываться.
Второй период – потужной — рождение первого ребенка
Второго периода родов будущие мамы опасаются больше всего, однако он обычно продолжается не более 30 минут. При вынашивании первенца большинство женщин не понимает, как ребенок сможет пройти по родовым путям. Физиологическое строение, гормональные изменения, мышечные рефлексы и работа акушеров помогают в этом.
Во втором периоде роженица чувствует потуги. Обычно в этот момент пациентку переводят в родильный зал. Некоторые клиники практикуют роды в воду или вертикальные. Этот момент оговаривается предварительно.
Изгнание плода происходит во время натуживания и сокращения мышечного слоя детородного органа. Первенец обычно рождается за 2–4 потуги. При возникновении осложнений акушеры применяют инструментальное вмешательство по показаниям – эпизиотомию или вакуум-экстракцию.
Третий период – рождение детского места
Через несколько минут после извлечения ребенка у роженицы вновь возникают непроизвольные сокращения матки. Они нужны для изгнания плаценты с плодными оболочками. В норме это должно произойти самостоятельно, но некоторые случаи требуют ручного отделения детского места.
Врачам важно убедиться в том, что все элементы вышли целыми. При нарушении целостности плаценты есть высокий риск того, что часть детского места останется в полости матки. Это грозит кровотечением, инфицированием и требует в последующем хирургического вмешательства. Роды завершаются обработкой внутренних и наружных половых органов.
Состояние после родов: особенности послеродового периода
В первые минуты после завершения женщине оказывают необходимую помощь. Если этого требует ситуация, накладываются швы, вводятся антибиотики, гормональные средства для сокращения матки, лекарства для профилактики послеродового кровотечения.
В течение 2–3 часов пациентка находится под наблюдением медицинских работников. В этот период на область живота накладывается холод для остановки кровотечений. При отсутствии осложнений через 2–3 часа пациентка переводится в палату.
Далее организуется отдельное пребывание новорожденного или совместно с мамой в зависимости от состояния и того, и другого.
Рекомендуется чаще прикладывать ребенка к груди, поскольку стимуляция сосков провоцирует сокращение матки. Статистика показывает, что кормящие грудью женщины восстанавливаются быстрее. В течение недели после рождения ребенка у новоиспеченной мамы могут ощущаться шевеления в животе, похожие на движения плода. Они вызваны работой кишечника. В послеродовом периоде необходимо следить за регулярностью мочеиспусканий, поскольку выраженные позывы обычно отсутствуют.
После первых родов, которые не сопровождались осложнениями, выписывают на 4 — 5 сутки. Предварительно пациентку осматривают на кресле и делают УЗИ малого таза. Индивидуально врач дает рекомендации по восстановлению и при необходимости назначает медикаменты.
Первые роды – волнительная процедура. Важно иметь хороший настрой и слушаться акушеров. Крайне важно заранее подобрать учреждение родовспоможения. После выписки из учреждения родовспоможения женщине необходимо посетить участкового врача-гинеколога не позднее, чем через 2 месяца.
Видео
Читайте в следующей статье: растяжки при беременности
28 июня 2019 17:00 | Отредактировано: 22 апреля 2021 19:24
В «Энциклопедии мам» уже есть публикация о том, как подготовиться к родам. В ней мы рассказали в общих чертах о том, что предстоит пережить будущей маме, и как психологически она может подготовиться к такому важному событию в жизни, как роды. Также там беременные женщины могут найти полезные советы о том, что нужно приготовить к родам.
А в этой статье мы расскажем о самой физиологии процесса. Что происходит с женским организмом, когда он творит чудо рождения человека?
Важно помнить, что эта статья носит лишь рекомендательный и ознакомительный характер. А принимать какие-либо решения стоит только после консультации с врачом, который вас наблюдает. Организм каждого человека уникален, и больше всего о его особенностях осведомлен, конечно же, ваш лечащий доктор.
Какие бывают роды
В ожидании малыша каждая будущая мама задумывается не только о том, как его назвать и какую кроватку купить, но и какой способ выбрать для его появления на свет. Роды – важное и непростое испытание в жизни женщины, поэтому неудивительно, что она хочет организовать максимально комфортно этот процесс. Но на вариант родоразрешения влияют не только желания беременной, но и медицинские показания. Исходя из них, гинеколог дает рекомендации по способу, которым безопасней всего получится родить. Их существует два:
- Вагинальные роды;
- Кесарево сечение.
Первый вариант считается естественным родоразрешением, и рекомендован всем женщинам, если нет медицинских противопоказаний. Однако есть множество методик, к которым прибегают и сами роженицы, и врачи, чтобы облегчить этот процесс для матери и ребенка.

Способы родов
Лежа на спине. Этот способ считается традиционным в акушерстве: женщина лежит на родильном столе. Для роженицы это не самое комфортное положение, зато врачам удобно контролировать процесс и, при необходимости, оказать неотложную медицинскую помощь.
Однако если рассматривать это способ с физиологической точки зрения, естественным его назвать трудно. В такой позе матка также принимает горизонтальное положение, из-за чего женщина сильнее ощущает боль при родах. Кроме того, придавливаются кровеносные сосуды, что значительно замедляет процесс.
Вертикальные роды. Находясь на четвереньках или на корточках, женщина принимает максимально естественную позу для родов. Сам процесс происходит быстрее и менее болезненно, а риск родовых травм у младенцев ниже в разы.
Но не каждое медучреждение располагает квалифицированными персоналом и специальными родовыми палатами для вертикальных родов. Кроме того, есть два противопоказания: варикозное расширение вен у матери и крупный плод (более 4 кг).
Роды в воду. Достаточно популярный способ рождения ребенка среди современных женщин. Ребенок появляется на свет либо в бассейне, либо в ванной наполненной теплой водой. И малышу, и женщине в воде намного легче стремиться на встречу друг с другом. Маму теплая влага расслабляет, а крохе уменьшает силу тяжести.
Но и тут есть ряд рисков. Велика вероятность того, что младенец может наглотаться воды. Кроме того, если женщине понадобится медицинская помощь, оказать ее будет затруднительно.
«Мягкие» роды. Относительно молодой метод родов от французского медика Фредерика Лебоера, чье имя и носит этот способ. Он уверен, что для максимально безболезненных родов нужны три условия: темнота, тишина и температура. То есть женщине предлагается рожать в теплой комнате с тусклым освещением, при этом может играть спокойная музыка.
Но, несмотря на ряд преимуществ, найти акушеров практикующих роды Лебоера крайне тяжело, потому что этот метод мало изучен.
Партнерские роды. Этот способ предполагает, что в момент родов рядом с женщиной будет находиться близкий человек, с которым у роженицы есть доверительные отношения. Это поможет женщине расслабиться и чувствовать себя в безопасности. Чаще всего в роли партнеров выступает супруг либо кто-то из родственников. Иногда приглашают доулу.
Но такой способ подходит не всем. Принимая решение о партнерских родах важно хорошенько обсудить это с партнером, чтобы всем участникам было комфортно.

Кроме того, различные клиники и специалисты могут предложить будущей маме еще ряд вариантов: активные роды, или роды с применением самогипноза и многое другое. Выбирая свой способ, важно руководствоваться рекомендациями врача и здравым смыслом, а не модными течениями.
Также будущим мама стоит знать, что они могут родить своего ребенка не только в стенах роддома, но и дома, используя любой из вышеперечисленных методов или комбинируя их. Но в таком случае важно учесть высокий риск для здоровья матери или ребенка – в случае необходимости оказать всю необходимую и срочную врачебную помощь может не получиться.
Но бывают ситуации, когда по медицинским показаниям вагинальные роды невозможны. Тогда врач будет настаивать на операции кесарева сечения.
Показания к хирургическому вмешательству:
- Большой вес будущего ребенка;
- Узкий таз у роженицы;
- Плацента лежит так, что перекрывает родовые пути;
- Предыдущие роды также происходили путем кесарева сечения;
- Ряд хронических заболеваний (варикоз, отслойка сетчатки глаза и др.)
Случаются ситуации, когда акушер-гинеколог вынужден уже во время вагинальных родов принимать решение об экстренной операции путем кесарева сечения. Это может случиться по нескольким причинам:
- Долгие роды (более 12 часов);
- Внезапное прекращение родовой деятельности;
- Гипоксия и нарушение сердцебиения у младенца;
- Отслойка плаценты во время родов;
- Риск разрыва матки.
Плановую операцию обычно назначают ближе к предполагаемой дате родов. Для кесарева сечения чаще всего используют местную анестезию, чтобы мамочка могла сразу встретиться со своим долгожданным крохой.
К сожалению, в обществе еще имеют место предрассудки о том, как должна рожать «настоящая» женщина. Поэтому не редки случаи, когда молодая мама выходит из роддома не только с младенцем, но и чувством вины и стыда, что не смогла родить сама, а ей провели операции кесарева сечения. Стоит сказать, что дискриминации по способу родоразрешения не имеет под собой никаких реальных оснований, потому что, в любом случае, главная героиня здесь женщина, которая мужественно прошла это сложное испытание во имя новой жизни.
Первые роды. Что нужно знать
Для тех женщин, которые готовятся стать матерью впервые, важно знать ряд нюансов. Это поможет им чувствовать себя уверенно в роддоме и не упустить драгоценное время, собираясь туда.

Будущая мама может пройти курсы и прочитать много книг о том, как проходят первые роды, но все равно никогда не будет к ним готова на 100%. Потому что передать словами такой опыт невозможно – его надо пережить. Однако это не означает, что совсем готовиться не нужно, также как и принимать на веру высказывание, что природа все продумала за нас и достаточно просто расслабиться.
Кроме того, есть ряд отличий между тем, как проходят роды у первородящих, и тем, как это происходит повторно:
- Первенца женщина часто носит дольше до 40-42 недель (вторая и последующие беременности заканчиваются родами обычно на 37-39 неделе);
- Длительность родовой деятельности обычно дольше, до 20 часов;
- Наличие «тренировочных» схваток;
Главное отличие первых родов в том, что на новое состояние организм женщины реагирует постепенно и мягко, поэтому все процессы проходят медленнее.
Но будущей мамочке важно помнить, что если срок между первыми и вторыми родами более пяти лет, то и вторые роды будут как первые. За это время тело женщины уже успевает забыть полезный опыт деторождения.
Кроме того, предсказать, как пройдут первые, вторые или пятые роды не может никто, потому что каждый организм уникален и подвержен влиянию множества факторов внешнего мира, поэтому нужно тщательно готовиться к появлению на свет всех своих детей.
Начало родов. Когда пора в роддом?
Каждой женщине независимо от количества уже рожденных детей необходимо знать, как начинаются роды. Ведь когда малыш решит появиться на свет не может предугадать ни один медик. К 37-й неделе у мамочки уже должен быть готов «тревожный чемоданчик» со всем необходимым для поездки в роддом. Однако он может пролежать без надобности до 42-й недели – такой временной коридор длинною в месяц открывается перед роженицей.
Незадолго до родов у женщины опускается живот. Это значит, что малыш уже занял удобное положение поближе «к выходу». Может пропасть изжога, а вот перепады настроения, наоборот, – участиться. Кроме того, за несколько недель до родов (а иногда и перед самыми родами) может отойти слизистая пробка, которая до этого момента закрывала вход в матку.

Также врачи часто наблюдают, что женщины незадолго до родов начинают «гнездиться». Этот синдром вполне нормален, и выражается в жгучем желании сделать ремонт или как минимум уборку. Кроме того, в этот период бывает, что будущей матери все меньше хочется выходить в люди, а все больше времени проводить в уютном полутемном и тихом пространстве, например, своей спальни.
Все вышеперечисленные признаки могут появиться за несколько недель до родов, а вот когда уже придет день «Х» и придет пора ехать в роддом, женщина узнает по двум симптомам:
- Регулярные схватки с интервалом в 10-15 минут;
- Отошли воды.
На эти признаки можно ориентироваться, если беременность протекала без патологий, и гинеколог предполагает простые роды. Однако будущей маме стоит насторожиться, если на последних неделях беременности у нее появятся такие тревожные симптомы, как:
- Боль в паху или животе;
- Обильные кровянистые выделения;
- Высокое артериальное давление.
В таком случае нужно незамедлительно ехать в роддом. Если нет возможности добраться до медучреждения самостоятельно, вызвать карету скорой помощи.
Этапы родов. От схваток до первого крика малыша
Когда в ознакомительных статьях пишут, что роды длятся от 10 до 20 часов, многие женщины представляют себе сутки в болезненной агонии. Но это не так (хотя бывают исключения), потому что начало родовой деятельности считают от самых первых, порой незаметных, схваток и до, даже не самого появления на свет малыша, а выхода плаценты. И большую часть этого времени роженица будет испытывать дискомфорт.
А когда же будет больно? Когда начнется активная стадия родов.
Этапы родов:
- Регулярные схватки с сокращением интервала между ними. Параллельно начинает раскрываться шейка матки. Как только шейка раскроется на более чем 10 сантиметров, начнется следующий этап;
- Активные схватки, потуги и сам момент рождения младенца;
- «Выход» плаценты.
Как проходят роды, зачастую зависит и от настроения, и от общего состояния женщины. Поэтому, по возможности, на первом этапе родовой деятельности будущей маме стоит соблюдать несколько правил:
- Больше отдыхать. Например, постараться спать между схватками, когда промежуток между ними достаточно длинный;
- Пить воду и чаще ходить в туалет. А вот обильная еда в этот период будет лишней, особенно если женщина планирует анестезию.
- Сделать упражнения на релаксацию, чтобы ослабить тонус мышц.
Шейка матки перед родами
За несколько дней до родов шейка матки начинает размягчаться и укорачиваться, а в момент родов становится порталом, через который новый человек появляется на свет. И чтобы это произошло, она должна открыться. Однако это достаточно медленный процесс порядка 12 часов. И состоит из двух фаз:
- Когда только начинаются первые схватки, шейка открывается медленно – полсантиметра в час. Когда раскрытие составляет 3-4 сантиметра, наступает следующая фаза.
- Скорость раскрытия увеличивается в разы – до 2 сантиметров в час.
Готовностью к родам, акушеры считают раскрытие более 10 сантиметров.
Как проходят роды
После полного раскрытия шейки матки начинается активная стадия родов. В этот период схватки становятся наиболее интенсивными, благодаря этим сокращениям плод продвигается к родовым путям. Болевые ощущения в этот момент усиливаются, но этот этап достаточно быстрый – около полутора часа. Когда малыш оказывается в родовых путях, начинаются потуги.
Потуги – это короткий процесс обусловленный сокращением внутренних мышц живота, который совместно со схватками помогает ребенку появиться на свет. Распознать потуги не трудно, у роженицы появляется ощущение, что ей хочется опорожнить кишечник. Это чувство возникает, потому что ребенок давит на внутренние органы. Каждое такое сокращение длится порядка 15 секунд.
Обычно на этом этапе роженице трудно осознано подходить к процессу родов, поэтому будущая мама должна внимательно слушать рекомендации акушера-гинеколога, чтобы не навредить своему малышу. Хотя к этому моменту женщина уже изрядно устала, она должна еще немного потрудиться. Поэтому нужно четко выполнять все инструкции врача, который владеет ситуацией и знает, когда нужно тужиться, а когда лучше подождать. Чтобы научиться контролировать потуги, беременной лучше заранее освоить технику правильного дыхания.
За каждую схватку женщина должна успеть трижды потужиться. Считается, что оптимальное количество таких «подходов», за которое ребенок появляется на свет, 6-8, но и это не канон – все женщины индивидуальны.
Рождение ребенка и выход плаценты
Чаще всего дети рождаются головой вперед, поэтому после очередной схватки именно головка младенца первой появится на свет. Перед этим женщина ощутит жжение в районе промежности, это произойдет от того, что кожа максимально натянется под давлением головки малыша.
В момент выхода головки тужиться нужно плавно. После выхода акушерка проверит – нет ли обвития пуповиной, и только потом, со следующей схваткой, весь малыш появится на свет. Если пуповина опутала шею ребенка, то врач проведет все необходимые манипуляции, и только потом разрешит тужиться снова.
Когда малыш родился, роженице больше всего на свете хочется, чтобы ее оставили все в покое, но пока это невозможно. Через небольшой промежуток времени после родов (около 10 минут) выходит плацента, и происходит это безболезненно.

Эпизиотомия
Важно упомянуть о такой малоприятной процедуре во время родов, как эпизиотомия. Это надрез промежности скальпелем, делается для того, чтобы облегчить процесс родоразрешения.
Стоит отметить, что к этому способу врачи прибегают достаточно часто, но предугадать до родов нужна эпизимиотомия или нет, никто не может.
Случаи, когда назначают эпизиотомию:
- При высоком риске разрыва промежности из-за низкой эластичности
- При стремительных родах
- При отеке промежности
- При тазовом предлежании плода
- Если головка младенца слишком крупная
- Если роженица не может управлять потугами
- Если есть необходимость использования вспомогательных инструментов при родах, чтобы помочь ребенку появиться на свет
Обычно надрез делают хирургическими ножницами тогда, когда видна головка малыша. Процедура проводится без анестезии. А вот после рождения ребенка, прежде чем зашить разрез, доктор сделает вам местную анестезию и наложит несколько швов.
Анестезия
Об анестезии во время родов нужно отдельно сказать несколько слов. У каждой женщины свой болевой порог, и тем мамочкам, у кого очень высокая чувствительность, можно договориться заранее с врачом об эпидуральной анестезии.
«Эпидуралка» — вид местной анестезии, который вводится в позвоночник. Благодаря ей женщина почти не чувствует боль и давление во время родов. Но, несмотря на то что такой вид обезболивания считается максимально безопасным и для матери, и для ребенка, врачи все же рекомендуют отказаться от него. Потому что любое медикаментозное обезболивание замедляет процесс родов, что грозит матери переутомлением и потерей сил в самый ответственный момент.
Но если роженица знает о своей слабой переносимости боли и низкой стрессоустойчивости, то лучше прибегнуть к помощи эпидуральной анестезии, заранее обсудив все с врачом, который будет принимать роды.
Сколько длятся роды
«Как быстро проходят роды?» — однозначного ответа на этот вопрос нет. На длительность процесса влияет множество факторов: возраст будущей матери, ее эмоциональное состояние и общее физическое, какие по счету роды и какой между ними временной промежуток и многое другое.
Сколько по времени длятся роды в среднем поэтапно:
- Период от начала схваток до активной фазы – 9-12 часов;
- Период интенсивных схваток до потуг – до 1,5 часов;
- Схватки и потуги – от 20 минут до часа.
Однако и эти цифры могу меняться в любую сторону и все равно оставаться в пределах нормы.
Что происходит сразу после родов?
После рождения ребенка сценарий может развиваться по нескольким вариантам, все зависит от традиций и правил роддома, в котором женщина рожает:
- Сразу после рождения обрезают пуповину, а ребенка забирают: промакивают пеленкой, чистят ротик и носик, и только потом показывают маме. И то ненадолго, затем его измеряют и взвешивают, оценивают состояние по шкале Апгара, а потом кладут под УФ-лампу греться. А женщину тем временем осматривает врач.
- Ребенка сразу после рождения кладут маме на живот, не обрезая пуповины. Это называют контакт «тело к телу», который, как считают некоторые эксперты, крайне важен для маленького человечка. И только после выхода плаценты обрезают пуповину. После этого малыш и мама еще какое-то время знакомятся, и только потом его забирают на все необходимые «гигиенические» процедуры. А счастливую маму ждет осмотр врача.
Что делает врач с роженицей после родов:
- Проверяет все ли части плаценты вышли;
- Накладывает швы, если необходимо;
Кроме того, чтобы быстрее сократилась матка и остановилось кровотечение, чаще всего на живот женщине кладут пакет со льдом. Матка будет сокращаться несколько дней, и первое время женщина еще может ощущать слабые схватки.
Когда все необходимые манипуляции проведены, и если с матерью и младенцем все в порядке, и никто из них не нуждается в медицинской помощи, то самое время первый раз приложить кроху к груди и насладиться счастьем материнства.

25.05.2018
≈ 12 мин время прочтения
Что нужно знать о родах
Содержание
-
Как понять, что роды скоро начнутся
-
На какие этапы делится родовой процесс
-
Как начинаются роды
-
Активная фаза начала родов
-
Эпидуральная анестезия при родах
-
Потуги, рождение ребенка и плаценты
-
Роды окончены — что дальше?
-
Эпизиотомия: когда и зачем ее делают
-
Когда проводят кесарево сечение
-
Совместные роды
Как проходят роды, подготовка к родам: с чего начинается родовой процесс, через какие этапы проходит мама и малыш, как долго длятся схватки, на что обращают внимание врачи и что происходит после родов.
Как понять, что роды скоро начнутся
Вы ждете малыша? Поздравляем! Одно из важнейших событий в жизни уже близко, и многие мамы напрасно волнуются, ожидая сильной боли или переживая за сам процесс. Ваш организм специально создан для родов и полностью готов к ним. А опытные врачи позаботятся о вас, их знания, умения и внимание помогут малышу появиться на свет.
Но все же интересно, в какой именно день на нашей планете станет на одного человека больше. Как рассчитать дату родов? Примерная дата предполагаемых родов известна каждой будущей маме с самого начала, с того момента, как ее рассчитывает доктор. Но нужно знать, что роды могут наступить начиная с полной 37-й до конца 42-й недели, то есть в среднем беременность длится от 260 до 293 суток, так что наверняка «тот самый» день никому не может быть известен, кроме разве что самого малыша.
Как узнать, что роды приближаются? Можно выделить косвенные признаки, но помните, что все индивидуально.
- Опущение живота. У тех, кто ждет первого ребенка, живот опускается за 2 – 4 недели до родов; у мам, которые рожают не в первый раз, — накануне. Происходит это потому, что малыш ощущает готовность к появлению на свет и меняет положение в животе, занимая предлежащей частью (то есть той, которая теперь расположена внизу матки) место в малом тазу. Пупок при этом выпячивается.
- Уходит изжога. Благодаря этому уходит ощущение давления на диафрагму, дышать становится легче, проходят симптомы изжоги и отрыжки.
- Учащение позывов и изменение стула. Вместе с тем позывы в туалет учащаются, и примерно за неделю до родов стул становится жидким — из-за давления плода на прямую кишку и действия активизирующихся гормонов на кишечник.
- Боли внизу спины. Могут возникнуть тянущие болезненные, иногда похожие на схватки ощущения в области промежности и таза из-за давления и растяжения тканей крестца. В этот период будущей маме может быть некомфортно ходить и сидеть и во время сна трудно найти удобную позу. Могут ощущаться «ложные» схватки, но если они нерегулярны и промежуток между ними не сокращается, то говорить о начале родов рано.
- Отсутствие аппетита. Чаще всего перед родами будущим мамам не хочется даже любимой еды. Как правило, за 1 – 2 недели до момента рождения ребенка беременные теряют до 2 кг — за счет лишней жидкости. Так организм готовится к родам, когда маме понадобится дополнительная пластичность и легкость.
- Изменчивое настроение. Гормонов выделяется все больше, и настроение беременной женщины меняется час от часа. Периоды, когда будущая мама активна и жизнерадостна, сменяются желанием уединиться и побыть в тишине.
- Малыш шевелится меньше. В его новом положении — как правило, головкой вниз — ему неудобно двигаться.
- Слизистые выделения. Шейку матки во время беременности закрывает слизистая пробка, и незадолго до рождения малыша она отходит. Это может произойти и прямо перед родами, и в начале родов, и за 1 – 2 недели до них. Она густая, прозрачная, слегка желтоватая, часто с примесью крови. Это нормально, однако, если выделения кровяные, нужно как можно скорее отправиться к врачу, чтобы убедиться, что осложнений нет, или оперативно с ними разобраться.
Не всем известно, что воды могут подтекать или отойти и до родов.
Некоторые неприятные ощущения могут вызывать дискомфорт и портить настроение, но постарайтесь сконцентрироваться на радостном предвкушении: все это временные явления, и к тому же совсем скоро вы впервые встретитесь с малышом!
На какие этапы делится родовой процесс
Первый период родов. Начало родов наступает, как только начинаются регулярные схватки, между которыми проходит все меньше времени. Многие будущие мамы замечают появление нерегулярных «ложных» схваток после 30-й недели беременности. Если вы беспокоитесь по этому поводу, достаточно посетить врача, чтобы удостовериться, что они ложные. В любом случае помните, что лишь регулярность схваток говорит о наступлении родов.
На начальном этапе постепенно раскрывается шейка матки; в конце она должна быть раскрыта на 10 – 12 см.
Начальный этап состоит из двух фаз:
- Латентная фаза — сначала шейка открывается на 2 – 3 см со скоростью 0,35 – 0,5 см в час;
- Активная фаза — скорость раскрытия шейки увеличивается до 1 – 2 см в час, но в конце, когда шейка матки почти полностью раскрылась, немного падает: организм готовится ко второму периоду родов.
В среднем раскрытие занимает 9 – 12 часов.
Второй период родов — это схватки с момента раскрытия матки до рождения ребенка.
Третий период родов — это время между рождением ребенка и рождением «последа» — плаценты и плодных оболочек.
Как беременность, так и роды всегда протекают индивидуально. В среднем процесс родов занимает от 10 до 20 часов. Но одни женщины рожают гораздо дольше, а другие, наоборот, быстрее. Считается, что у будущих мам, которые рожают вагинально впервые, роды занимают больше времени.
Как начинаются роды
Роды начинаются со схваток: регулярные сокращения матки ведут к раскрытию шейки матки и рождению ребенка. Схватки ощущаются так: живот словно каменеет, сжавшись в комочек, а через несколько секунд расслабляется.
Самые первые схватки можно пропустить, не заметив их: чаще всего они почти не чувствуются; затем ощущения от схваток меняются: становятся сильнее, и в тот момент, когда они происходят, появляются тянущие боли внизу живота или в пояснице. После эти ощущения уходят — до новой схватки.»
Как правило, ранние схватки не слишком болезненны, но может оказаться и по-другому. В этом случае сообщите о своих неприятных ощущениях врачу, чтобы он помог вам справиться с ними.
Как долго длятся схватки?
Промежуток между схватками в начале родов составляет 10 – 12 минут (иногда — 5 – 6), и длятся они по несколько секунд. Постепенно они начинают возникать каждые 3 – 5 минут, их продолжительность также увеличивается до 40 – 60 секунд.
Как правило, этот период длится от 6 до 12 часов. Иногда предродовые схватки продолжаются долго, более суток, и будущая мама может устать от них, что не очень способствует нормальным родам. В таком случае нужно проконсультироваться с врачом, который при необходимости поможет в этой ситуации.
Когда отходят воды?
Роды могут начинаться с излития околоплодных вод. Они могут и сразу отойти полностью, и изливаться небольшими порциями. В любом случае после этого нужно показаться врачу, чтобы он, оценив ваше состояние, решил, готовы ли вы к родам или нужно подождать еще. Чаще всего воды бесцветные, с мелкими белыми хлопьями — это смазка плода. Если они зеленые или желтые, нужно посоветоваться с доктором.
Как правило, воды изливаются в большом количестве (около 250 – 300 мл) или — в другом случае — постоянно, с момента начала процесса, и это сложно не заметить.
Перепутать воды с выделениями, которые тоже становятся более заметными и водянистыми к концу беременности, нельзя: выделения могут появиться утром, и затем в течение дня их нет, в отличие от вод, которые текут постоянно. Если вы сомневаетесь, не стесняйтесь посоветоваться с врачом.
Когда ехать в роддом?
Вот вопрос, который волнует многих будущих мам. Общая рекомендация — отправляться туда нужно, когда не только стали регулярными схватки, но и промежутки между ними составляют 7 – 8 минут.
До этого времени вы можете и походить, и принять теплую ванну или немного поспать между схватками.
Но при желании можете поехать в роддом и раньше. Первый период родов считается завершенным, когда шейка матки раскрылась до 4 – 6 см и продолжает раскрываться. Если этот «показатель» будет меньше 3 см, вас могут не принять в роддоме и отправить обратно домой.
Как вести себя во время начала родов
Не стоит нервно отсчитывать время с секундомером, это лишь утомит вас. Не важно, сколько продлится начальный процесс родов. Настройтесь на то, чтобы роды шли столько, сколько нужно. Достаточно обращать внимание на длительность схваток и промежутки время от времени. Как правило, схватки сами подскажут вам, когда родовой процесс активизировался.
- Самое главное для вас — экономить силы и больше отдыхать. Старайтесь поспать между схватками.
- Пейте достаточно жидкости и ходите в туалет чаще, даже если не очень хочется: полный мочевой пузырь мешает матке сокращаться, а у ребенка остается меньше места для движения, которое ему предстоит.
- Если вы беспокоитесь, лучше всего сделать расслабляющие упражнения, посмотреть кино или почитать книгу.
Активная фаза начала родов
Схватки становятся сильнее, дольше и чаще, вам уже сложно разговаривать, когда они происходят. Шейка матки активно раскрывается. Если схватки стали болезненными, в течение часа происходили каждые 5 минут, нужно ехать в больницу не откладывая. Эта фаза родов длится в среднем 5 – 8 часов. Если вы рожаете впервые или ребенок крупный, она займет больше времени, а если вы приняли окситоцин или у вас были вагинальные роды до этого, то процесс пройдет быстрее и вряд ли займет больше часа.
Что делать в этот момент
В это время можно ходить, но, скорее всего, вы захотите опираться на что-то во время схваток. Если вы устали, можете отдохнуть, лежа на левом боку. Можно принять душ, теплую ванну или попросить сделать вам легкий массаж.
- Когда шейка матки раскрылась до 8 – 10 см, начинается самая активная часть родов. Схватки все сильнее, идут каждые 2 – 3 минуты и длятся минуту или дольше.
- Между схватками вы можете ощущать дрожь и озноб, а во время схваток — жар.
- Ребенок перемещается в область таза, если он не сделал этого раньше, и появляется ощущение давления на прямую кишку и желание тужиться.
- Чаще всего в этот момент появляются кровяные выделения — не волнуйтесь, это нормально.
- Нередко возникает ощущение тошноты.
Перед началом родов многие (но не все) врачи просят женщину сделать клизму. Это добровольная процедура, но будущие мамы часто соглашаются, потому что тогда им не нужно будет волноваться о том, что они опорожнят кишечник во время родов, хотя это совершенно нормально. А значит, они смогут чувствовать себя комфортнее во время потуг. Лучше посоветоваться с врачом заранее и выбрать более подходящий вам план действий.
Многие женщины в этой фазе родов обращаются к обезболиванию, например к эпидуральной анестезии.
Однако есть немало способов для расслабления и обезболивания, так как во многом боль вызвана страхом, а не реальным физическим процессом.
Вот несколько приемов:
- Попросите сделать вам легкий массаж;
- Поищите более комфортное положение тела;
- Сделайте прохладный или теплый компресс на лоб;
- Возможно, вам захочется тишины, и общение не понадобится, так как схватки отнимают все ваше внимание; но может быть, у вас возникнет желание получить поддержку от доулы — вашей помощницы в родах, о которой мы расскажем подробнее ниже, — а также от отца ребенка или другого близкого человека;
- Сосредоточьтесь на том, что с каждой схваткой вы помогаете малышу родиться.
Эпидуральная анестезия при родах
Если вам сделали эпидуральную анестезию, по медицинским показаниям или по вашему желанию, давление будет ощущаться меньше. Этот процесс занимает от нескольких минут до нескольких часов.
- Эта процедура распространена повсеместно и считается безопасной, осложнения бывают очень редко, лишь в 1 случае из 80 000.
- Такая анестезия делается в области поясницы с помощью специальной иглы и тонкого катетера, в который лекарство подается примерно каждые 30 минут.
- Как правило, после этого будущая мама способна ходить, но иногда ноги могут на время потерять чувствительность, и тогда ей придется прилечь.
Каковы преимущества анестезии? Благодаря ей будущая мама, как правило, не чувствует боли.
Минусы состоят в том, что роды проходят медленнее, в 1 из 20 случаев анестезия не действует, а также возможны осложнения. Считается, что влияние анестезии на малыша минимально, если не возникает осложнений.
Как правило, врачи рекомендуют воздержаться от эпидуральной анестезии, но порог чувствительности у каждой женщины разный, и, если сильный страх и боль нарастают и вам не удается с ними справиться, врач назначит вам эту процедуру.
Потуги, рождение ребенка и плаценты
Как только шейка матки полностью раскрыта, ребенок начинает продвижение по родовому каналу. В этот момент схватки происходят реже, чтобы вы успели отдохнуть между ними. Многие мамы считают, что этот период, несмотря на то что он основной — именно сейчас малыш появится на свет, — переносится легче. Другим необходимость тужиться кажется не самой приятной.
Матка сокращается, и ребенок ощущает давление. С каждой потугой он продвигается по родовому каналу. Сейчас вам не нужно специально ничего делать, вы просто тужитесь с каждой схваткой, стараясь максимально расслабиться в перерывах. Однако во многих больницах врачи просят будущую маму тужиться специально: тут все индивидуально, потому стоит заранее обсудить с доктором, как лучше себя вести, и выбрать тот способ, который вам ближе.
Если вам сделали эпидуральную анестезию, вы не ощущаете сокращения матки так явно, то здесь стоит довериться врачу, который будет говорить вам, когда тужиться.
- Само рождение малыша может быть быстрым, особенно если это не первые ваши вагинальные роды, или медленным. С каждой схваткой ребенок будет все ближе к выходу из родового канала.
- В этот момент женщине часто хочется поменять позу, чтобы найти самую удобную, однако не всегда в больнице есть такая возможность.
- Наконец, когда очередная схватка закончится, головка малыша (как правило, ребенок рождается именно головкой вперед, хотя это вовсе не обязательно) постепенно покажется и совсем скоро появится на свет.
- Сейчас будущей маме хочется тужиться еще сильнее, и с каждой схваткой головку видно все лучше, а мышцы промежности растягиваются и может ощущаться жжение в этой области (между анусом и влагалищем).
- В это время врач подскажет вам, когда тужиться меньше или остановиться, чтобы головка малыша могла выйти из вагины. Важно постараться позволить головке проходить медленно и плавно, чтобы не произошло разрыва промежности.
- Как только головка появляется на свет, врач проверяет, не опутала ли пуповина шею малыша. Если так получилось, то пуповину постараются убрать с шеи или разрежут в случае необходимости.
- Затем врач подскажет, когда нужно тужиться, чтобы ребенок плавно вышел из родового канала.
Как только малыш родится, его высушат полотенцем, удалят изо рта и носа лишнюю слизь. Если есть возможность, врач положит вашего сына или дочь к вам на грудь, чтобы вы могли полюбоваться своим сокровищем. Вас накроют одеялом: сейчас новорожденному нужно тепло.
Врач перережет пуповину, а вас будут переполнять эмоции и огромное облегчение от того, что роды закончились. И хотя вы очень устанете, спать вам в этот момент, возможно, даже не захочется.
Как долго продолжается второй период родов? От нескольких минут до нескольких часов. Без эпидуральной анестезии, как правило, этот этап занимает около часа для женщины, рожающей впервые, и около 20 минут, если это не первые роды.
Осталось совсем немного. Спустя всего несколько минут после рождения малыша схватки начинаются снова. Первые несколько схваток отделяют плаценту от стенок матки. Врач подскажет, когда нужно тужиться. Как правило, плацента рождается после одной схватки, это не больно и занимает 5 – 10 минут.
Роды окончены — что дальше?
Поздравляем маму и ее малыша! После того как плацента покинула матку, вы почувствуете, что живот стал твердым: это сократилась матка. Врач будет проверять, чтобы убедиться, что она остается в этом положении. Это важно для того, чтобы кровеносные сосуды, которые связывали плаценту и матку, могли сузиться и кровотечение остановилось.
- Доктор проверит, вся ли плацента вышла, и сделает осмотр, чтобы убедиться, что не нужно накладывать швы на промежность. В случае необходимости вам сделают локальную анестезию. Если вам делали эпидуральную анестезию, анестезиолог подойдет к вам, чтобы удалить катетер со спины. Это занимает одну секунду и совсем не больно.
- Если вы планируете грудное вскармливание, сейчас можно сделать первую попытку. Правда, и вы, и ваш кроха должны быть к этому готовы. Не все новорожденные имеют такое желание в первые минуты после появления на свет, но попробуйте подержать малыша у соска. Большинство детей начинает сосать грудь в первый час после рождения. Раннее приложение к груди помогает новорожденному, и для мамы это тоже полезно: кормление способствует выработке окситоцина, того же гормона, который вызывает схватки, а сейчас помогает вашей матке оставаться в сокращенном положении. Если этого не происходит, врач даст вам окситоцин и все наладится в любом случае.
- В это время схватки продолжаются, но почти неощутимо. Если это ваш первый ребенок, вы можете почувствовать только несколько схваток. Если же у вас уже есть дети, то схватки могут продолжаться время от времени в течение 1 – 2 дней. Ощущаются они как менструальная боль, и, если она слишком сильная, попросите у врача безопасное обезболивающее. Вы можете ощущать слабость или озноб — это абсолютно нормально и скоро пройдет.
Если роды прошли без проблем и малышу не нужен специальный уход, попросите врача оставить вас с ребенком, сейчас ваше время!
Эпизиотомия: когда и зачем ее делают
Так называется небольшой надрез в области промежности и задней стенки влагалища, чтобы головка малыша могла появиться на свет. Это достаточно распространенная процедура, и до родов врач не может сказать, понадобится ли она. Перечислим случаи, когда доктор может решить, что ее нужно делать:
- Если есть признаки, что связки промежности недостаточно эластичны и существует угроза разрывов. Тогда 2 – 3-сантиметровый разрез — меньшее из зол, потому что разрыв может быть длиннее и заживляться не так быстро.
- Если есть опасение, что головка малыша может быть травмирована. Так может оказаться, если голова ребенка по размеру намного больше входа во влагалище или если малыш во время родов двигается тазом вперед.
- Если роды проходят стремительно.
- В случае если заметен отек промежности — такое бывает, когда схватки недостаточно сильные или если они длятся гораздо дольше ожидаемого.
- Когда женщине не удается пережидать потуги и ткани вынужденно расширяются слишком быстро.
- Если состояние женщины требует более быстрого появления малыша на свет (например, высокое давление, сильная близорукость или другие факторы).
- Когда врачу нужно наложить специальные инструменты, чтобы помочь малышу родиться: это могут быть акушерские щипцы или вакуум-экстрактор. Опытный специалист сможет оценить, действительно ли это необходимо, безопасно ли это для ребенка и какой способ правильнее.
Мышцы промежности могут быть недостаточно гибкими в следующих случаях:
- Если это первые роды женщины, которая старше 35 лет;
- Если промежность расположена высоко, то есть расстояние между задним проходом и влагалищем больше 7 – 8 см;
- В случае если на промежности есть рубцы;
- Когда акушер недостаточно защитил промежность при выведении головки и плечиков ребенка.
Как делают эпизиотомию?
Анестезия при этой процедуре обычно не применяется, но женщина не чувствует боли, потому что сейчас в этих тканях недостаточное кровоснабжение и отсутствует чувствительность.
Разрез чаще всего выполняют, когда головка показывается наружу; делают это ножницами.
После рождения малыша врач наложит швы с анестезией с использованием хирургической нити, которая рассасывается сама, так что снимать швы не нужно.
Шов заживает, как правило, в течение 4 – 5 недель, если соблюдать рекомендации врача (постельный режим, кормление грудью в положении лежа, легкая диета) и осуществлять уход за швом. После того как прекратились лохии (выделения после родов) и шов зажил, если вы готовы, можно заниматься спортом и сексом. Сначала могут возникать неприятные ощущения, но со временем они уйдут.
Что можно сделать, чтобы уменьшить риск эпизиотомии:
- Следует делать массаж промежности 2 – 3 раза в неделю, начиная примерно с 36-й недели беременности — желательно с применением специального масла. Техника проста: нужно неглубоко ввести пальцы во влагалище и надавливать по направлению к анусу.
- Полезны и упражнения Кегеля — сокращение интимных мышц и мышц ануса в различном темпе. Почитайте о них в специальном материале.
- Постараться быть спокойной и терпеливой во время родов, насколько у вас это получится.
Когда проводят кесарево сечение
Статистика последних десятилетий говорит о том, что во всем мире кесарево сечение делают все чаще. По данным ВОЗ, эта операция по медицинским показаниям должна назначаться не чаще чем в 15 % случаев. Но в реальности это число намного выше (в ряде европейских стран — почти половина всех родов).
Кесарево сечение — это медицинская операция, во время которой роды происходят хирургическим путем, через разрез на матке. Этот способ известен еще со времен Древнего Рима. Но условия, в которых проводится операция, конечно, заметно изменились с тех пор. Все проходит довольно быстро и, как правило, занимает лишь час. Именно последний факт нередко имеет решающее значение, когда женщины делают выбор в пользу кесарева сечения «по желанию»: кто-то опасается многочасовых схваток, кто-то боится разрывов и растяжения матки и т. п.
Но все же кесарево сечение — это не косметическая процедура. По медицинским показаниям оно назначается только в том случае, если есть угроза жизни и здоровью мамы или малыша. По сравнению с естественными родами риски и для женщины, и для младенца в случае кесарева сечения в разы выше.
Когда кесарево сечение проводится планово, по назначению врача?
- Слишком узкий таз женщины и/или слишком крупный плод;
- Предлежание плаценты (плацента закрывает вход в матку);
- Рубцы на матке от прежних операций, угроза разрывов;
- Многоплодная беременность;
- Целый ряд заболеваний, не связанных с беременностью (сердечно-сосудистые заболевания, опасность отслойки сетчатки, варикозная болезнь, вирусные заболевания мочевыводящих путей и др.).
Когда кесарево сечение проводится экстренно уже после начала схваток?
- Когда роды проходят слишком долго или родовая активность внезапно прекращается;
- При острой кислородной недостаточности и проблемах с сердцебиением у ребенка;
- При преждевременной отслойке плаценты;
- Если есть опасность разрыва матки.
Что следует знать, если вам назначено кесарево сечение?
- Доктор, наблюдающий вашу беременность, скорее всего, еще во время первых осмотров сообщит о необходимости проведения операции. Особенно если у вас уже есть история операций на матке или наличествуют хронические болезни.
- Сама операция чаще всего назначается на конец третьего триместра беременности — на 38 – 39-ю неделю. Кесарево сечение в большинстве случаев проводится под местным наркозом (эпидуральная или спинальная анестезия). Так у вас с большой вероятностью будет возможность приложить ребенка к груди сразу после родов.
- Работа хирургов скрыта от роженицы при помощи небольшой шторки. И лишь после того, как врач извлечет ребенка через разрез на матке (в большинстве случаев горизонтальный), вы сможете увидеть своего кроху.
Что следует принять во внимание, если вы задумываетесь о проведении кесарева сечения без серьезных медицинских оснований?
- Вероятность развития осложнений как у матери, так и у малыша намного выше. Вам предстоит более долгое восстановление после родов: пока заживает шов, маме требуется постоянная помощь.
- Возможны затруднения с налаживанием грудного вскармливания.
- Негативные для малыша эффекты анестезии и антибиотиков, полученных во время операции.
- Сложности с восстановлением детородной функции: исследования показывают, что кесарево сечение может затруднять возникновение следующей беременности.
Если вам предстоит кесарево сечение по медицинским показаниям, помните, что это — жизненная необходимость для вашего крохи, и вы все делаете правильно. Если же вы выбираете операцию, руководствуясь неуверенностью и страхами, возможно, стоит пересмотреть ситуацию еще раз.
У многих будущих мам периодически возникает состояние тревоги. Справившись с ней, вы наверняка поверите в силы собственного тела. Ведь если вам доступны естественные роды — стоит обязательно воспользоваться этим шансом.
Как вам может помочь доула
Мы уже говорили о том, что справиться с эмоциями во время родов может помочь доула. Так называют помощницу, которая готовит женщину к рождению ребенка (иногда еще до зачатия), сопровождает ее при родах и помогает наладить контакт с малышом сразу после его появления на свет. Быть доулой — работа, требующая в первую очередь призвания, а затем уже специального обучения и подготовки. Школы доул в разных странах объединены в сообщество: в нем обмениваются знаниями, проводят встречи и конференции, празднуют Международный день доул и обучают «новичков».
И хотя эта профессия существует столько же, сколько и само человечество, нынешнее движение доул возникло в ответ на запросы современных городских жительниц. Ведь, к сожалению, процесс родов в городских условиях обезличивается.
У доулы может отсутствовать медицинское образование (наличие своих детей тоже не обязательно), поскольку она не вмешивается в сам процесс родов и не привносит собственный опыт в личный процесс женщины.
Как вам может помочь доула
- Обеспечить информационную поддержку. Женщина в любой момент знает, что с ней происходит, на каком этапе процесса она находится, что предстоит дальше, как к этому подготовиться.
- Поддержать эмоционально. В родах легко испугаться и сникнуть, но помощница «вливает» в рожающую женщину силы и энтузиазм, разделяет с ней эмоции и делится своей уверенностью.
- Обеспечить соблюдение желаний женщины. Если женщина готовилась к определенному плану родов и хотела, например, обойтись без стимуляции и обезболивания, эти намерения могут быть легко забыты под давлением специалистов в клинике. В этот момент доула может «поделиться» с будущей мамой своей настойчивостью и выступить ее представителем в переговорах с врачами, для того чтобы они с большим уважением отнеслись к желаниям роженицы. Если маме хочется, чтобы малыша положили ей на живот, чтобы дождались окончания пульсации пуповины, позволили приложить ребенка к груди и побыть с ним столько, сколько это будет необходимо, доула придет на помощь. В этот момент собственных сил у мамы может и не хватить на то, чтобы настоять на своем, а доула напоминает ей и врачам, что не стоит торопиться.
- Позаботиться о женщине. У каждой доулы есть свой репертуар способов обезболивания родов и проживания схваток и потуг. Кто-то применяет массаж, кто-то — ароматерапию, кто-то «пропевает» вместе с женщиной схватки. Кроме этого, есть множество двигательных и дыхательных техник, несколько облегчающих роды. Доулы помогают женщинам обезболивать схватки естественными способами, наполняя этот процесс радостью, предвкушением, любопытством и уверенностью.
Доулы не врачи, и сами они роды не принимают. Но любая из них владеет соответствующей техникой и готова включиться, если по каким-то причинам врачи не успевают.
Совместные роды
Хотелось бы также рассказать вам о том, что такое «совместные роды», при которых отец малыша находится в палате с будущей мамой и участвует в процессе появления на свет своего ребенка, в случае если в данной больнице это разрешено.
Конечно, все советы тут в той или иной степени субъективны. Только будущие мама и папа смогут взвесить все «за» и «против», разобраться, важно ли им это, готовы ли они к этому, и принять решение.
- Главное здесь — ощущение будущей мамы, все зависит от того, насколько это комфортно для нее. Если она чувствует неловкость, это может привести к затруднению родов, так что данный аспект действительно важен.
- В то же время, если отец не готов к этому, не стоит его принуждать. Ведь для будущего папы такой опыт может стать не только окрыляющим и укрепляющим любовь к жене и ребенку, но и травмирующим. Не каждый мужчина готов к таким сильным эмоциональным переживаниям. И вовсе не обязательно он будет настолько «хладнокровен», чтобы помогать будущей маме успокоиться, — может оказаться и наоборот.
- Не стоит игнорировать и возможность того, что отношение мужчины к матери ребенка как к сексуальному объекту может пострадать. Пускай это и покажется «неправильным», однако статистика говорит о том, что значительное число мужчин после совместных родов обращалось за помощью к сексопатологу.
В то же время если будущие родители сознательно принимают решение о совместных родах и готовы к ним, то этот опыт может стать одним из самых ярких и эмоциональных в жизни.
Желаем вам легких и счастливых родов!
Статья на нашем канале Яндекс Дзен
36 неделя беременности
На 36-й неделе беременности вес ребенка составляет приблизительно 2,6 кг, а рост — почти 47 см. Ежедневно ваш малыш прибавляет около 28 г.
37 неделя беременности
На 37-й неделе беременности рост вашего малыша уже около 48 см, а вес — примерно 2800 г. Каждый день ребенок набирает по 30 г, половина из которых — подкожный жир.
38 неделя беременности
38-я неделя беременности вполне может быть временем появления на свет вашего малыша. На этом сроке ребенок уже считается доношенным: в среднем его рост составляет 50 – 51 см, а вес — от 3000 до 3200 г.
39 неделя беременности
На 39-й неделе беременности ребенок считается полностью доношенным, потому что к этому сроку у него сформировались все жизненно необходимые органы и системы.
40 неделя беременности
На 40-й неделе беременности плод продолжает расти и набирать вес. На этом сроке его длина составляет 53 – 54 см, а масса тела — примерно 3500 г.
41 неделя беременности
Идет 41-я неделя беременности, вы с воодушевлением ждете начала родов, а предвестников все нет. Не надо паниковать: вероятнее всего, изначально был неправильно определен срок, а может, ваш малыш решил не торопиться и подольше побыть в уютном мамином животике. Поговорите об этом с врачом — консультация специалиста поможет вам успокоиться и объективно оценить ситуацию.
Список использованной литературы
- Истратова Е. А. Страхи будущих мам, или Как справиться с трудностями беременности. Москва: Издательство «Мир и образование», 2014 . — 288 с.
- Грентли Дик-Рид. Роды без страха. Москва: Издательство «Столица-Принт», 2005— 304 с.
- Корсак В. С., Громыко Ю. Л. Беременность и роды без страха и боли: советы врача. Москва: Издательство «Специальное Издательство Медицинских Книг», 2016 — 144 с.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Роды — это процесс изгнания или извлечения из матки ребенка и последа (плацента, околоплодные оболочки, пуповина) после достижения плодом жизнеспособности. Нормальные физиологические роды протекают через естественные родовые пути. Если ребенка извлекают путем кесарева сечения или с помощью акушерских щипцов, либо с использованием других родоразрешающих операций, то такие роды являются оперативными.
Обычно своевременные роды происходят в пределах 38-42 недель акушерского срока, если считать от первого дня последней менструации. При этом средняя масса доношенного новорожденного составляет 3300±200 г, а его длина 50-55 см. Роды, которые происходят в сроки 28-37 нед. беременности и раньше, считаются преждевременными, а более 42 нед. — запоздалыми. Средняя продолжительность физиологических родов колеблется в пределах от 7 до 12 часов у первородящих, и у повторнородящих от 6 до 10 час. Роды, которые длятся 6 ч и менее, называются быстрыми, 3 ч и менее — стремительными, более 12 ч — затяжными. Такие роды являются патологическими.
Характеристики нормальных родов через естественные родовые пути
- Одноплодная беременность.
- Головное предлежание плода.
- Полная соразмерность головки плода и таза матери.
- Доношенная беременность (38-40 недель).
- Координированная родовая деятельность, не требующая корригирующей терапии.
- Нормальный биомеханизм родов.
- Своевременное излитие околоплодных вод при раскрытии шейки матки на 6-8 см в активную фазу первого периода родов.
- Отсутствие серьезных разрывов родовых путей и оперативных вмешательств в родах.
- Кровопотеря в родах не должна превышать 250-400 мл.
- Продолжительность родов у первородящих от 7 до 12 часов, и у повторнородящих от 6 до 10 часов.
- Рождение живого и здорового ребенка без каких-либо гипоксическо-травматических или инфекционных повреждений и аномалий развития.
- Оценка по шкале Апгар на 1-й и 5-й минутах жизни ребенка должна соответствовать 7 баллам и более.
Этапы физиологических родов через естественные родовые пути: развитие и поддержание регулярной сократительной деятельности матки (схваток); изменение структуры шейки матки; постепенное раскрытие маточного зева до 10-12 см; продвижение ребенка по родовому каналу и его рождение; отделение плаценты и выделение последа. В родах выделяют три периода: первый — раскрытие шейки матки; второй — изгнание плода; третий — последовый.
Первый период родов — раскрытие шейки матки
Первый период родов длится от первых схваток до полного раскрытия шейки матки и является наиболее продолжительным. У первородящих он составляет от 8 до 10 часов, а у повторнородящих 6-7 часов. В первом периоде выделяют три фазы. Первая или латентная фаза первого периода родов начинается с установления регулярного ритма схваток с частотой 1-2 за 10 мин, и заканчивается сглаживанием или выраженным укорочением шейки матки и раскрытием маточного зева не менее чем на 4 см. Продолжительность латентной фазы составляет в среднем 5-6 часов. У первородящих латентная фаза всегда длиннее, чем у повторнородящих. В этот период схватки, как правило, еще малоболезненные. Как правило, какой-либо медикаментозной коррекции в латентную фазу родов не требуется. Но у женщин позднего или юного возраста при наличии, каких-либо осложняющих факторов целесообразно содействовать процессам раскрытия шейки матки и расслаблению нижнего сегмента. С этой целью возможно назначение спазмолитических препаратов.
После раскрытия шейки матки на 4 см начинается вторая или активная фаза первого периода родов, которая характеризуется интенсивной родовой деятельностью и быстрым раскрытием маточного зева от 4 до 8 см. Средняя продолжительность этой фазы почти одинакова у первородящих и повторнородящих женщин и составляет в среднем 3-4 часа. Частота схваток в активную фазу первого периода родов составляет 3-5 за 10 мин. Схватки чаще всего становятся уже болезненными. Болевые ощущения преобладают в нижней части живота. При активном поведении женщины (положение «стоя», ходьба) сократительная активность матки возрастает. В этой связи применяют медикаментозное обезболивание в сочетании со спазмолитическими препаратами. Плодный пузырь должен самостоятельно вскрываться на высоте одной из схваток при открытии шейки матки на 6-8 см. При этом изливается около 150-200 мл светлых и прозрачных околоплодных вод. Если не произошло самопроизвольного излития околоплодных вод, то при раскрытии маточного зева на 6-8 см врач должен вскрыть плодный пузырь. Одновременно с раскрытием шейки матки происходит продвижение головки плода по родовому каналу. В конце активной фазы имеет место полное или почти полное открытие маточного зева, а головка плода опускается до уровня тазового дна.
Третья фаза первого периода родов называется фазой замедления. Она начинается после раскрытия маточного зева на 8 см и продолжается до полного раскрытия шейки матки до 10-12 см. В этот период может создаваться впечатление, что родовая деятельность ослабла. Эта фаза у первородящих длится от 20 мин до 1-2 часов, а у повторнородящих может вообще отсутствовать.
В течение всего первого периода родов осуществляют постоянное наблюдение за состоянием матери и ее плода. Следят за интенсивностью и эффективностью родовой деятельности, состоянием роженицы (самочувствие, частота пульса, дыхания, артериальное давление, температура, выделения из половых путей). Регулярно выслушивают сердцебиение плода, но чаще всего осуществляют постоянный кардиомониторный контроль. При нормальном течении родов ребенок не страдает во время сокращений матки, и частота его сердцебиений значительно не меняется. В родах необходимо оценивать положение и продвижение головки по отношению к ориентирам таза. Влагалищное исследование в родах выполняют для определения вставления и продвижения головки плода, для оценки степени открытия шейки матки, для выяснения акушерской ситуации.
Обязательные влагалищные исследования выполняют в следующих ситуациях: при поступлении женщины в родильный дом; при излитии околоплодных вод; с началом родовой деятельности; при отклонениях от нормального течения родов; перед проведением обезболивания; при появлении кровянистых выделений из родовых путей. Не следует опасаться частых влагалищных исследований, гораздо важнее обеспечить полную ориентацию в оценке правильности течения родов.
Второй период родов — изгнание плода
Период изгнания плода начинается с момента полного раскрытия шейки матки и заканчивается рождением ребенка. В родах необходимо следить за функцией мочевого пузыря и кишечника. Переполнение мочевого пузыря и прямой кишки препятствует нормальному течению родов. Чтобы не допустить переполнения мочевого пузыря, роженице предлагают мочиться каждые 2-3 ч. При отсутствии самостоятельного мочеиспускания прибегают к катетеризации. Важно своевременное опорожнение нижнего отдела кишечника (клизма перед родами и при затяжном их течении). Затруднение или отсутствие мочеиспускания является признаком патологии.
Положение роженицы в родах
Особого внимания заслуживает положение роженицы в родах. В акушерской практике наиболее популярными являются роды на спине, что удобно с точки зрения оценки характера течения родов. Однако положение роженицы на спине не является наилучшим для сократительной деятельности матки, для плода и для самой женщины. В связи с этим большинство акушеров рекомендует роженицам в первом периоде родов сидеть, ходить в течение непродолжительного времени, стоять. Вставать и ходить можно как при целых, так и излившихся водах, но при условии плотно фиксированной головки плода во входе малого таза. В ряде случаев практикуется пребывания роженицы в первом периоде родов в теплом бассейне. Если известно (по данным УЗИ) место расположение плаценты, то оптимальным является положение роженицы на том боку, где расположена спинка плода. В этом положении не снижается частота и интенсивность схваток, базальный тонус матки сохраняет нормальные значения. Кроме того, исследования показали, что в таком положении улучшается кровоснабжение матки, маточный и маточно-плацентарный кровоток. Плод всегда располагается лицом к плаценте.
Кормить роженицу в родах не рекомендуется по ряду причин: пищевой рефлекс в родах подавлен. В родах может возникнуть ситуация, при которой потребуется проведение наркоза. Последний создает опасность аспирации содержимого желудка и острого нарушения дыхания.
С момента полного открытия маточного зева начинается второй период родов, который заключается в собственно изгнании плода, и завершается рождением ребенка. Второй период является наиболее ответственным, так как головка плода должна пройти замкнутое костное кольцо таза, достаточно узкое для плода. Когда предлежащая часть плода опускается на тазовое дно, к схваткам присоединяются сокращения мышц брюшного пресса. Начинаются потуги, с помощью которых ребенок и продвигается через вульварное кольцо и происходит процесс его рождения.
С момента врезывания головки все должно быть готово к приему родов. Как только головка прорезалась и не уходит вглубь после потуги, приступают к непосредственно к приему родов. Помощь необходима, потому что, прорезываясь, головка оказывает сильное давление на тазовое дно и возможны разрывы промежности. При акушерском пособии защищают промежность от повреждений; бережно выводят плод из родовых путей, охраняя его от неблагоприятных воздействий. При выведении головки плода необходимо сдерживать чрезмерно быстрое ее продвижение. В ряде случаев выполняют рассечение промежности для облегчения рождения ребенка, что позволяет избежать несостоятельности мышц тазового дна и опущения стенок влагалища из-за их чрезмерного растяжения в родах. Обычно рождение ребенка происходит за 8-10 потуг. Средняя продолжительность второго периода родов у первородящих составляет 30-60 мин, а у повторнородящих 15-20 мин.
В последние годы в отдельных странах Европы пропагандируют так называемые вертикальные роды. Сторонники этого метода считают, что в положении роженицы, стоя или на коленях легче растягивается промежность, ускоряется второй период родов. Однако в таком положении трудно наблюдать за состоянием промежности, предупредить ее разрывы, вывести головку. Кроме того, в полной мере не используется сила рук и ног. Что касается применения специальных кресел для приема вертикальных родов, то их можно отнести к альтернативным вариантам.
Сразу после рождения ребенка если пуповина не пережата, и он располагается ниже уровня матери, то происходит обратное «вливание» 60-80 мл крови из плаценты к плоду. В этой связи пуповину при нормальных родах и удовлетворительном состоянии новорожденного не следует пересекать, а только после прекращения пульсации сосудов. При этом пока пуповина не пересечена, ребенка нельзя поднимать выше плоскости родильного стола, иначе возникает обратный отток крови от новорожденного к плаценте. После рождения ребенка начинается третий период родов — последовый.
Третий период родов — последовый
Третий период (последовый) определяется с момента рождения ребенка до отделения плаценты и выделения последа. В последовом периоде в течение 2-3 схваток происходит отделение плаценты и оболочек от стенок матки и изгнания последа из половых путей. У всех рожениц в последовом периоде для профилактики кровотечения внутривенно вводят препараты, способствующие сокращению матки. После родов проводят тщательное обследование ребенка и матери с целью выявления возможных родовых травм. При нормальном течении последового периода кровопотеря составляет не более 0,5 % от массы тела (в среднем 250-350 мл). Эта кровопотеря относится к физиологической, так как она не оказывает отрицательного влияния на организм женщины. После изгнания последа матка приходит в состояние длительного сокращения. При сокращении матки сдавливаются ее кровеносные сосуды, и кровотечение прекращается.
Новорожденным проводят скрининговую оценку на фенилкетонурию, гипотиреоидизм, кистозный фиброз, галактоземию. После родов сведения об особенностях родов, состоянии новорожденного, рекомендации родильного дома передаются врачу женской консультации. При необходимости мать и ее новорожденного консультируют узкие специалисты. Документация о новорожденном поступает педиатру, который в дальнейшем наблюдает за ребенком.
Следует отметить, что в ряде случаев необходима предварительная госпитализация в родильный дом для подготовки к родоразрешению. В стационаре проводят углубленное клиническое, лабораторное и инструментальное обследования для выбора сроков и метода родоразрешения. Для каждой беременной (роженицы) составляется индивидуальный план ведения родов. Пациентку знакомят с предполагаемым планом ведения родов. Получают ее согласие на предполагаемые манипуляции и операции в родах (стимуляция, амниотомия, кесарево сечение).
Кесарево сечение выполняют не по желанию женщины, так как это небезопасная операция, а только по медицинским показаниям (абсолютные или относительные). Роды в нашей стране ведут не дома, а только в акушерском стационаре под непосредственным врачебным наблюдением и контролем, так как любые роды таят в себе возможность различных осложнений для матери, плода и новорожденного. Роды ведет врач, а акушерка под наблюдением врача оказывает ручное пособие при рождении плода, проводит необходимую обработку новорожденного. Родовые пути осматривает и восстанавливает при их повреждении врач.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.